Allez, pour changer de l’Ukraine, une autre crise… Cela semble s’arranger…
L’épidémie 2014 d’Ebola en Afrique de l’Ouest
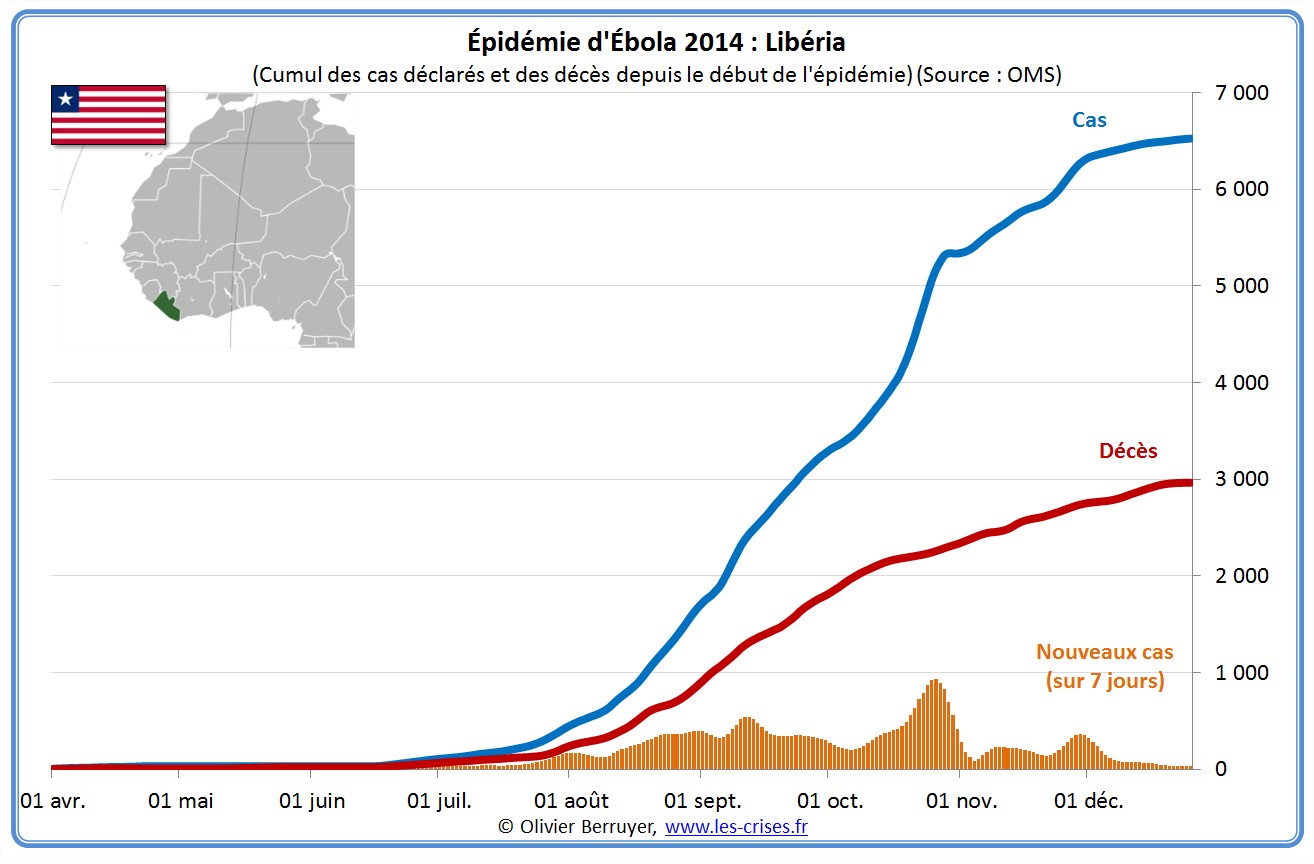
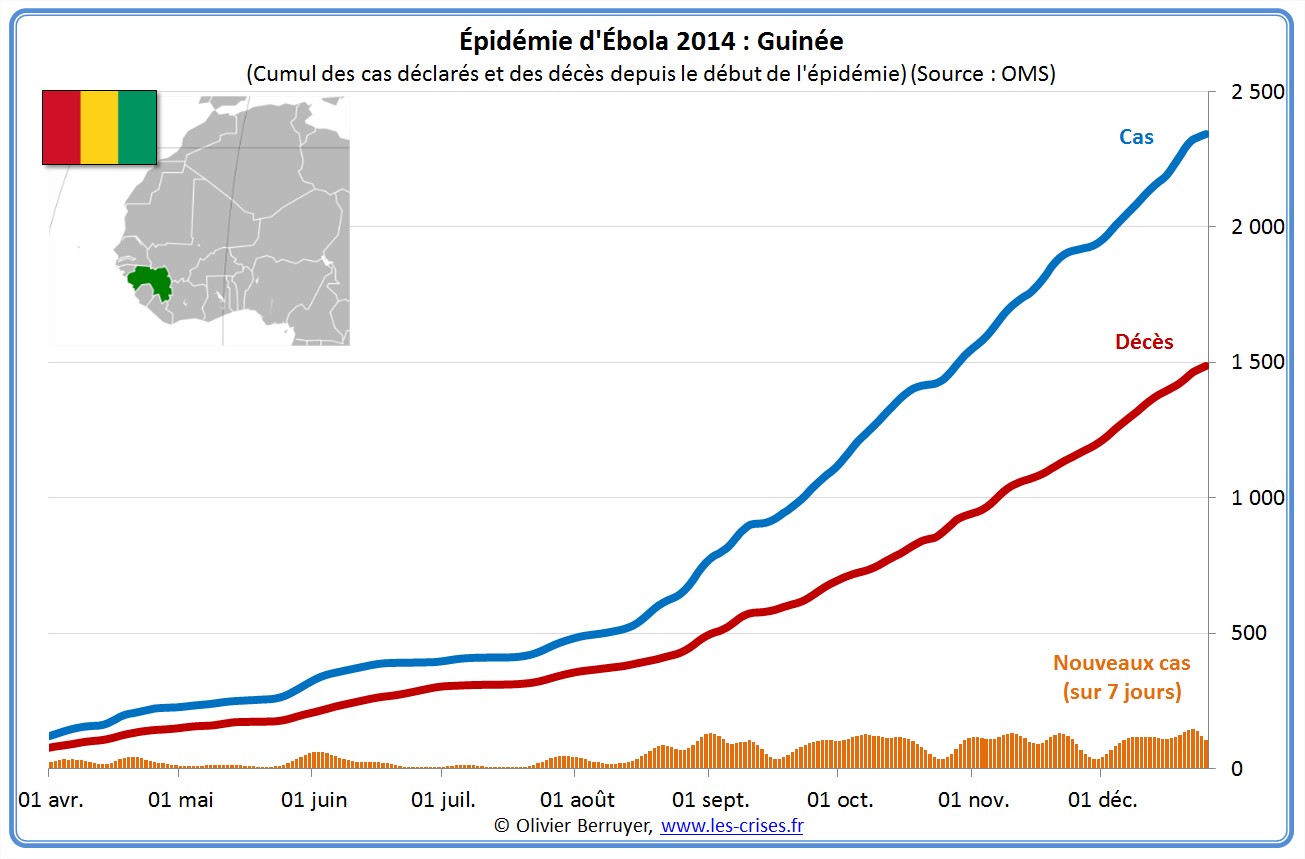
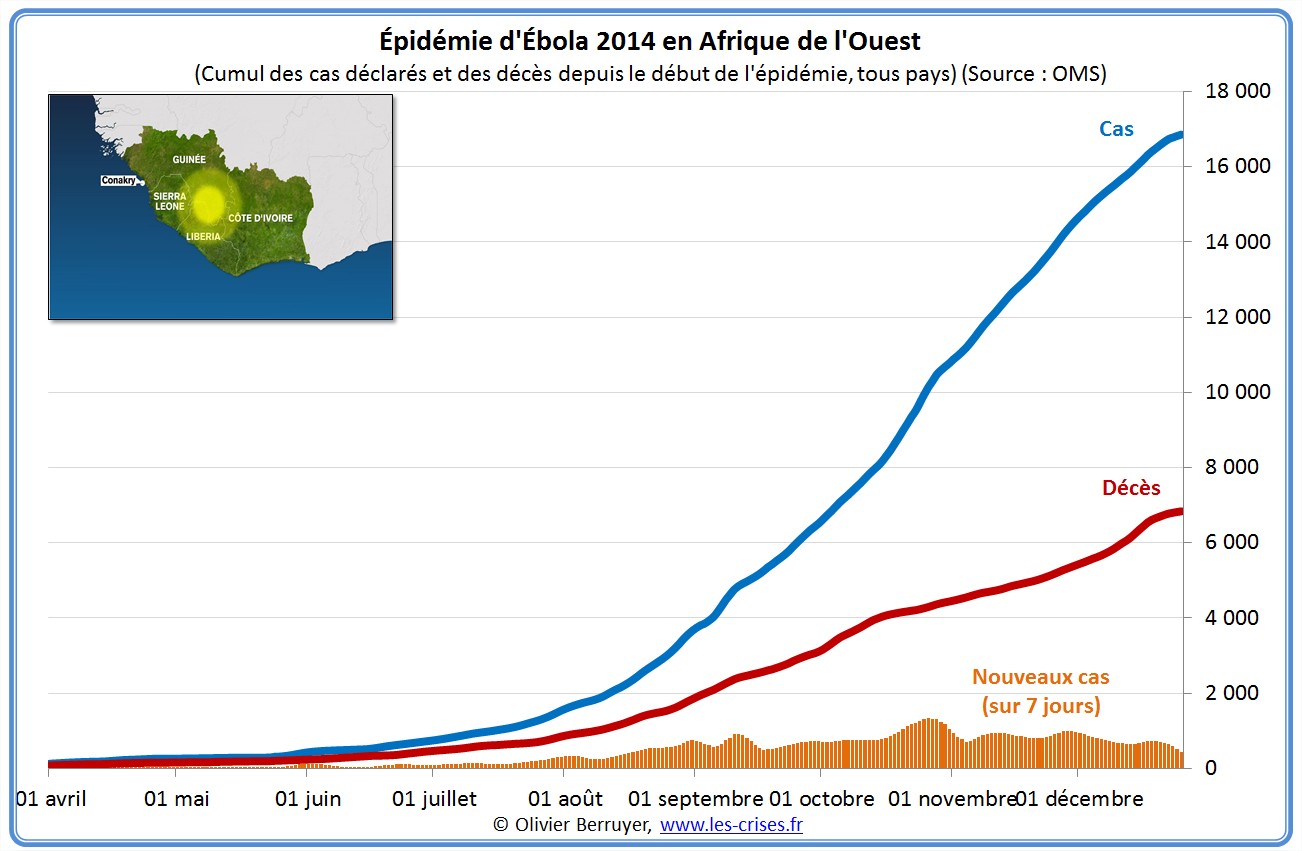
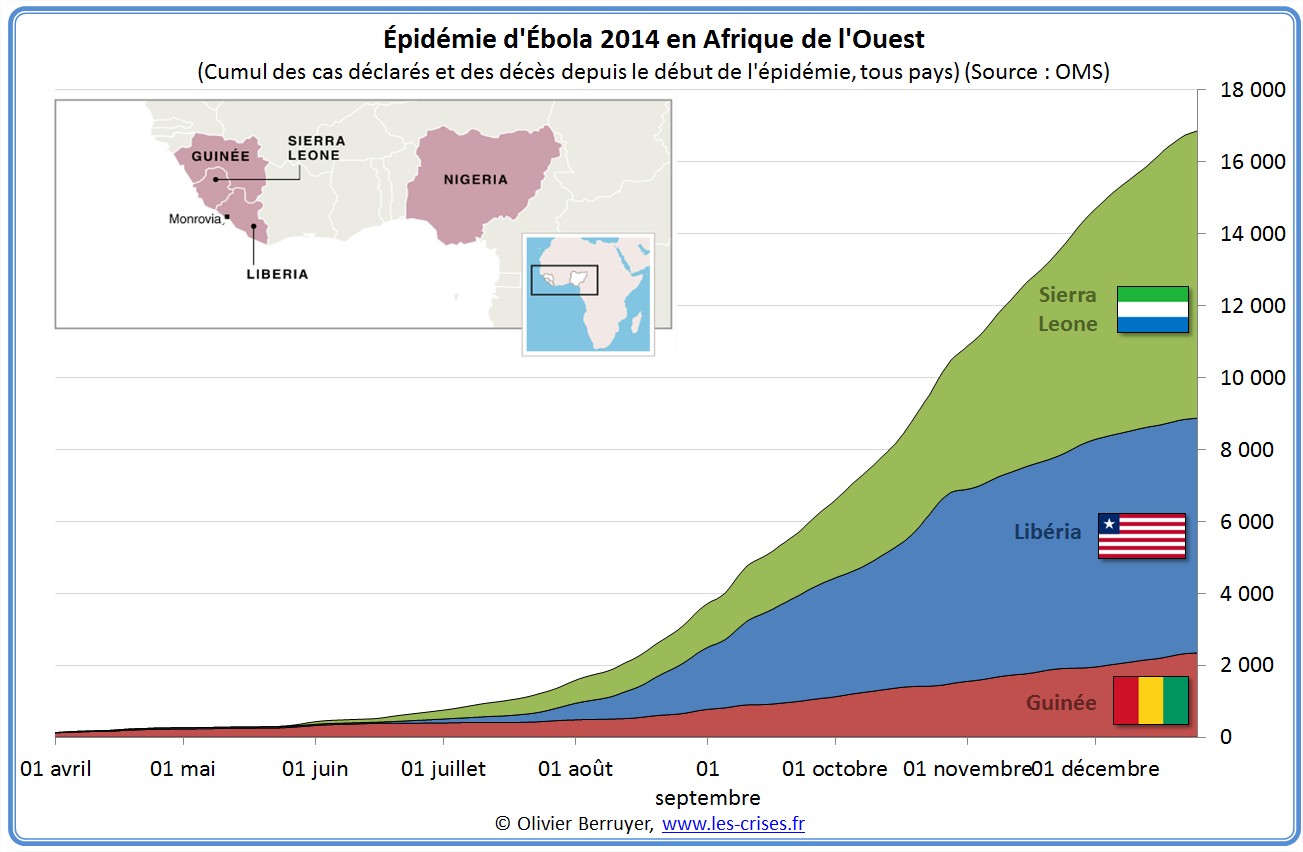
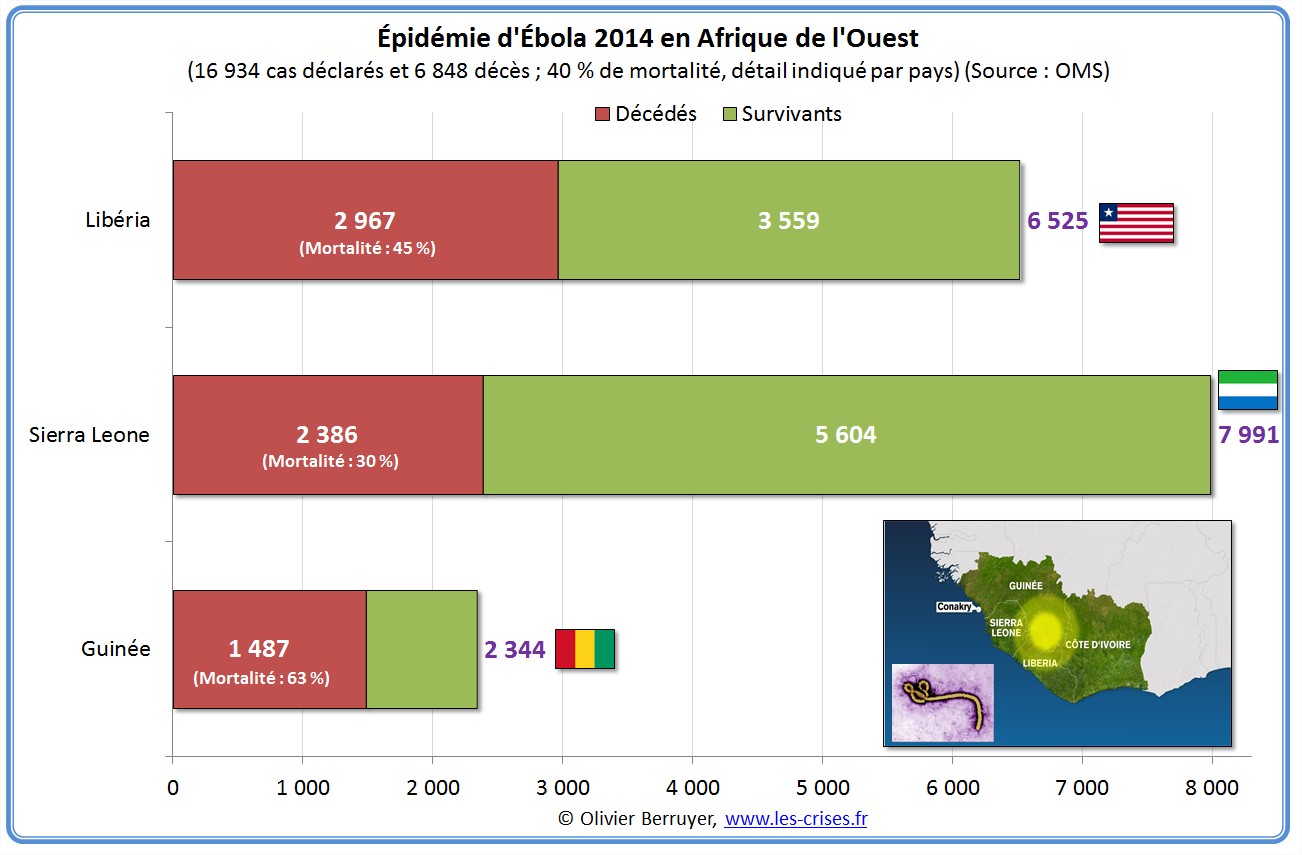
L’épidémie actuelle d’Ebola (nous en apprendrons plus sur le virus dans la seconde partie du billet) semble actuellement se stabiliser :
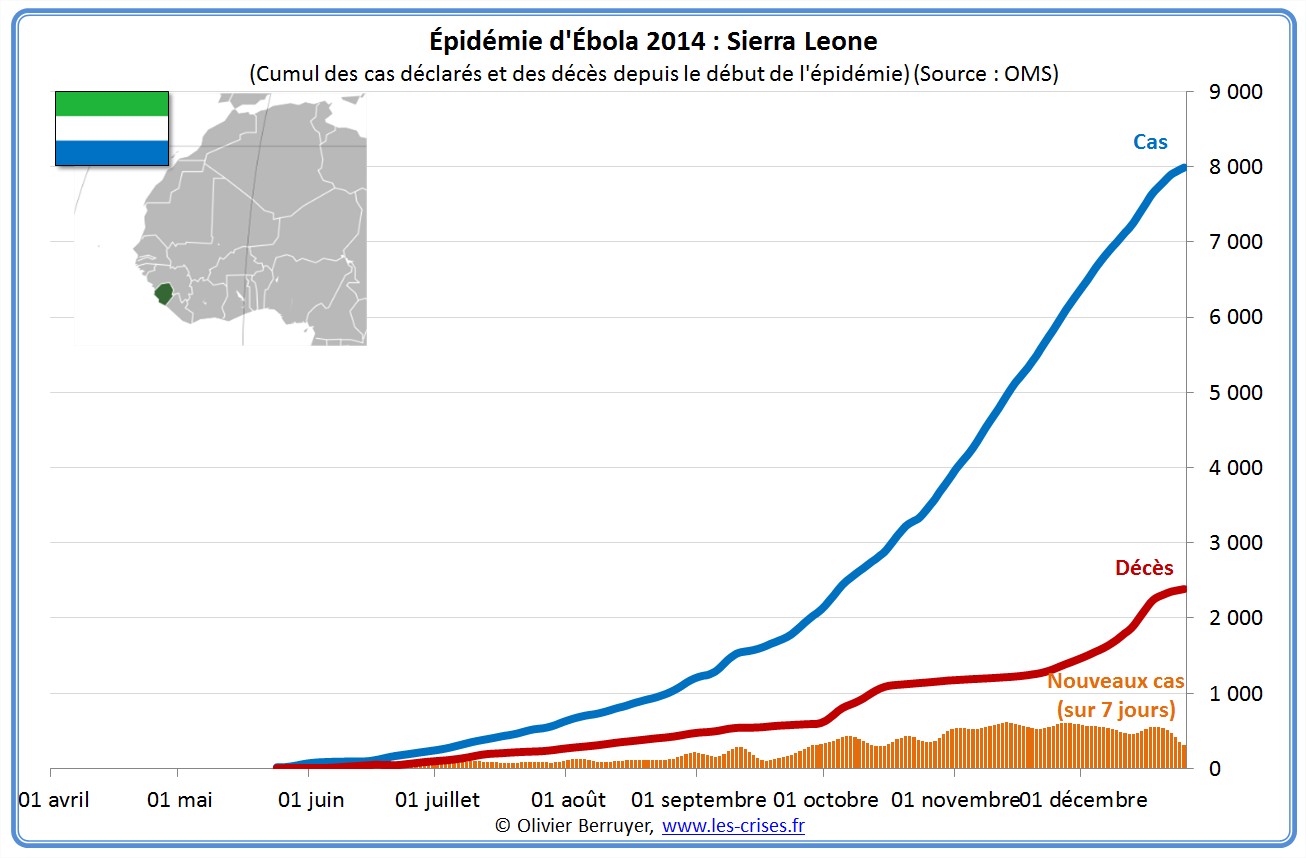
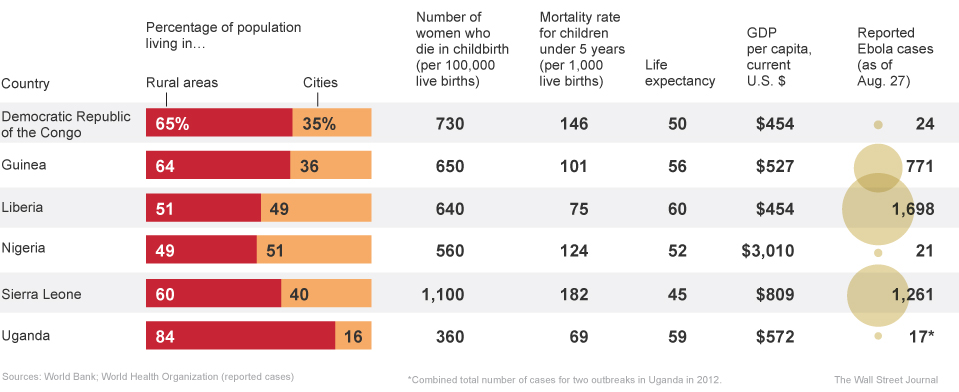
La situation au Sierra Leone reste inquiétante :
Pour enrayer l’épidémie, la Sierra Leone a pris une mesure controversée : confiner toute la population du pays du 19 au 21 septembre (lire ici et là).
Voici donc la situation de l’épidémie qui a connuc un effrayant rythme exponentiel de doublement des cas tous les mois :
[Rappel 08/2014 : Selon l'OMS, il faudra au minimum six à neuf mois pour arrêter l'épidémie en Afrique de l'Ouest. D'ici là, toujours selon l'OMS, 20.000 personnes seront probablement touchées ! Sachant que le taux de décès avoisine les 60%, cela fait 12 000 morts, quasiment trois fois plus qu'aujourd'hui. Vous trouverez la situation en temps réel ici ou ici.]À suivre…
(P.S. : merci à Fabrice pour la collecte des données)
(Généralités) Le virus Ebola
En synthèse
- La maladie à virus Ebola (autrefois appelée aussi fièvre hémorragique à virus Ebola) est une maladie grave, souvent mortelle chez l’homme.
- On enregistre au cours des flambées un taux de létalité pouvant atteindre 90%.
- Les flambées épidémiques surviennent principalement dans les villages isolés d’Afrique centrale et d’Afrique de l’Ouest, à proximité des forêts ombrophiles tropicales.
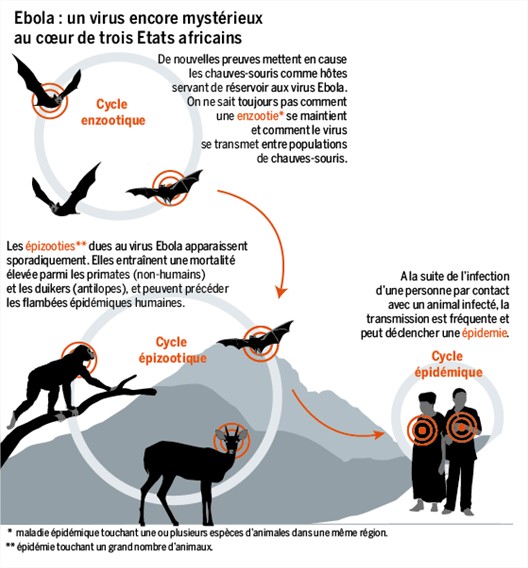
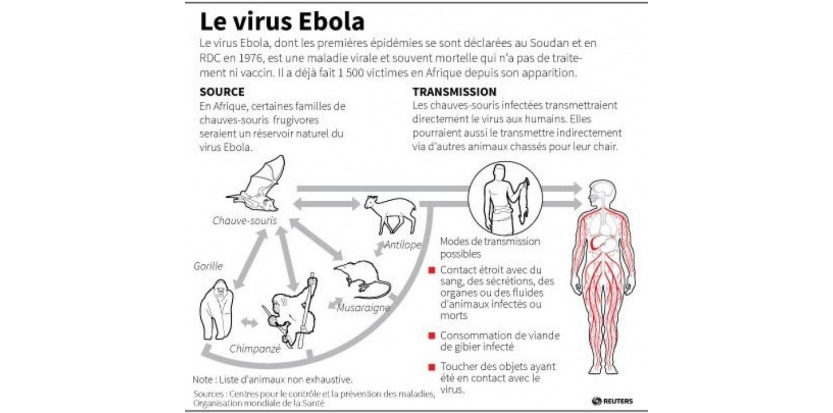
- Le virus se transmet à l’homme à partir des animaux sauvages et se propage ensuite dans les populations par transmission interhumaine.
- On pense que des chauves-souris frugivores, de la famille des ptéropidés, sont les hôtes naturels du virus Ebola.
- Les personnes gravement malades ont besoin de soins intensifs de soutien. Il n’existe pas de vaccin ou de traitement spécifique homologué, que ce soit pour l’homme ou pour l’animal.
Le virus
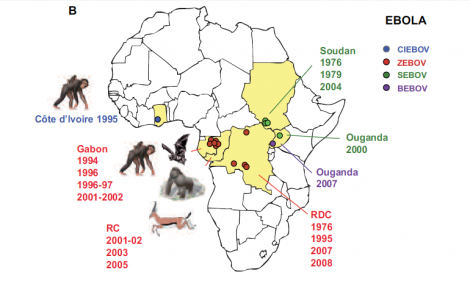
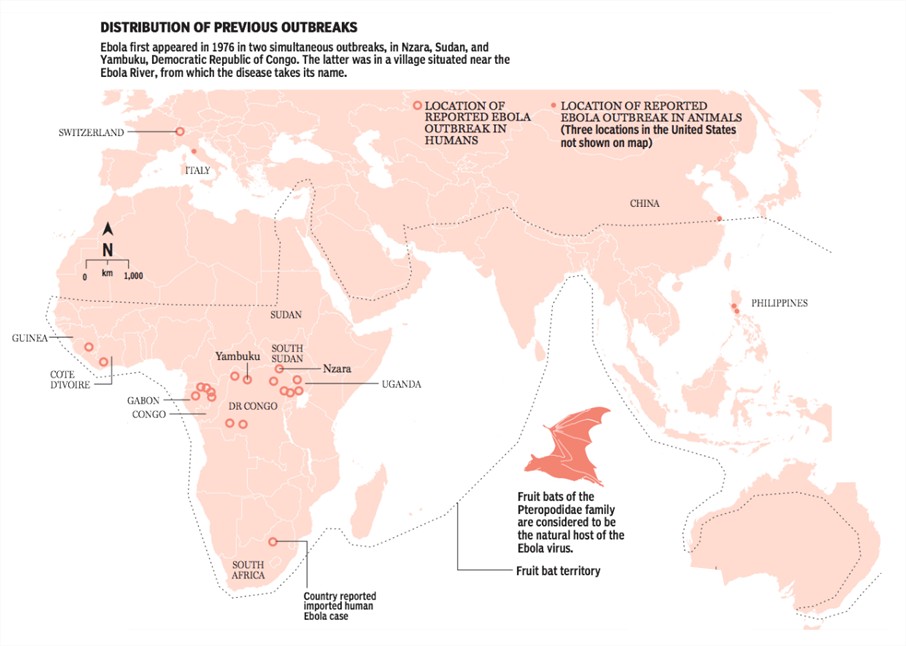
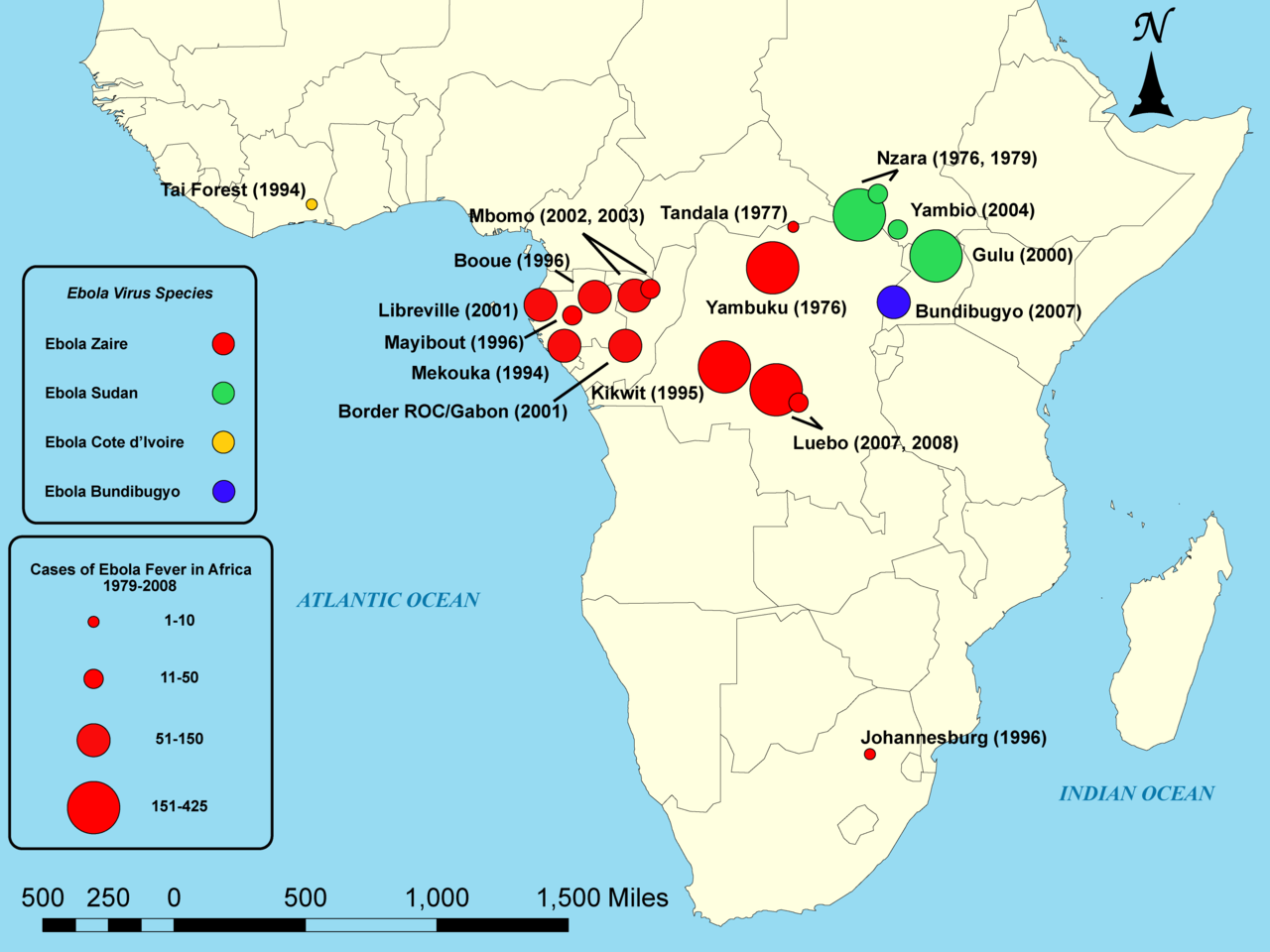
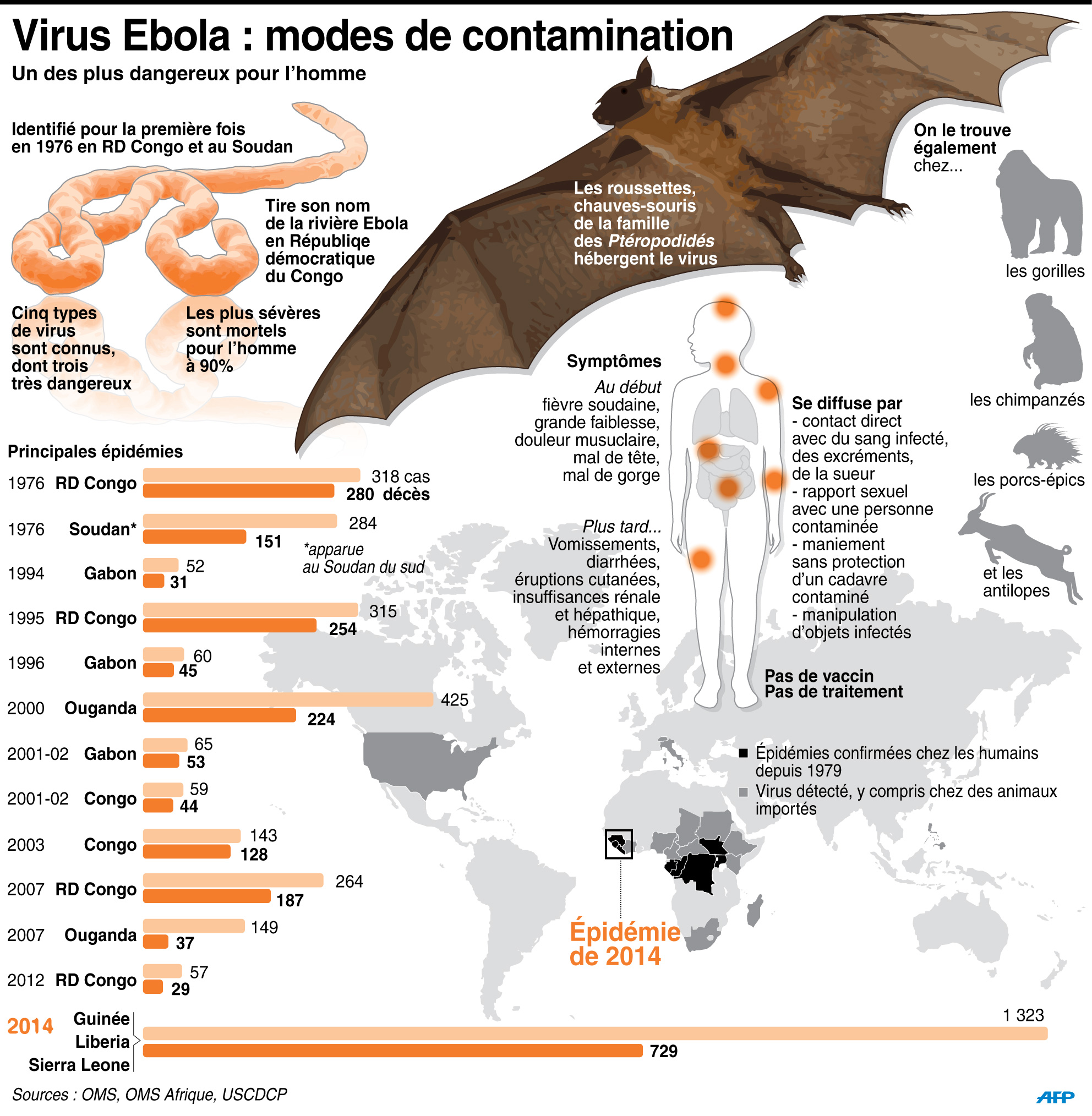
Le virus Ebola est apparu pour la première fois en 1976, lors de deux flambées simultanées à Nzara (Soudan) et à Yambuku (République démocratique du Congo). Yambuku étant situé près de la rivière Ebola , c’est de là qu’est venu le nom de la maladie.
Vous pouvez lire ici l’étude scientifique sur cette épidémie et pour le grand public, cet article sur l’épidémie de 1976 et cet article récent sur le découvreur.
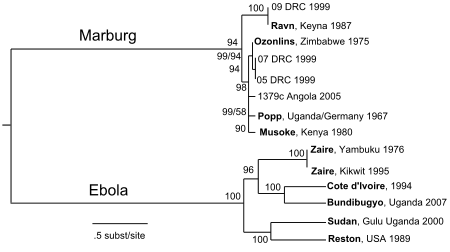
Le genre Ebolavirus est l’un des trois appartenant à la famille des filoviridés (filovirus), aux côtés des genres Marburgvirus et Cuevavirus.
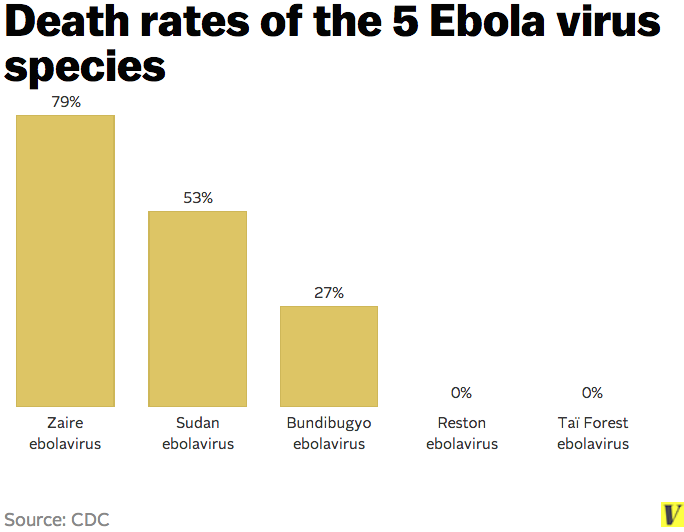
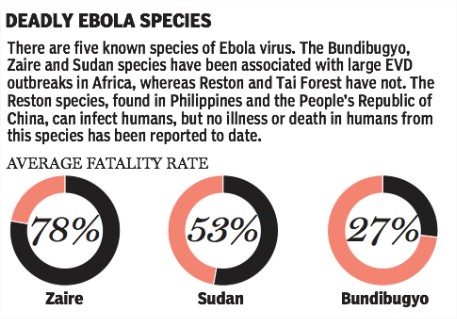
Il compte cinq espèces distinctes, dont les 3 premières ont été à l’origine d’épidémies humaines :
- Ebolavirus Zaïre (EBOV);
- Ebolavirus Bundibugyo (BDBV);
- Ebolavirus Soudan (SUDV);
- Ebolavirus Reston (RESTV);
- Ebolavirus Forêt de Taï (Taï Forest TAFV).
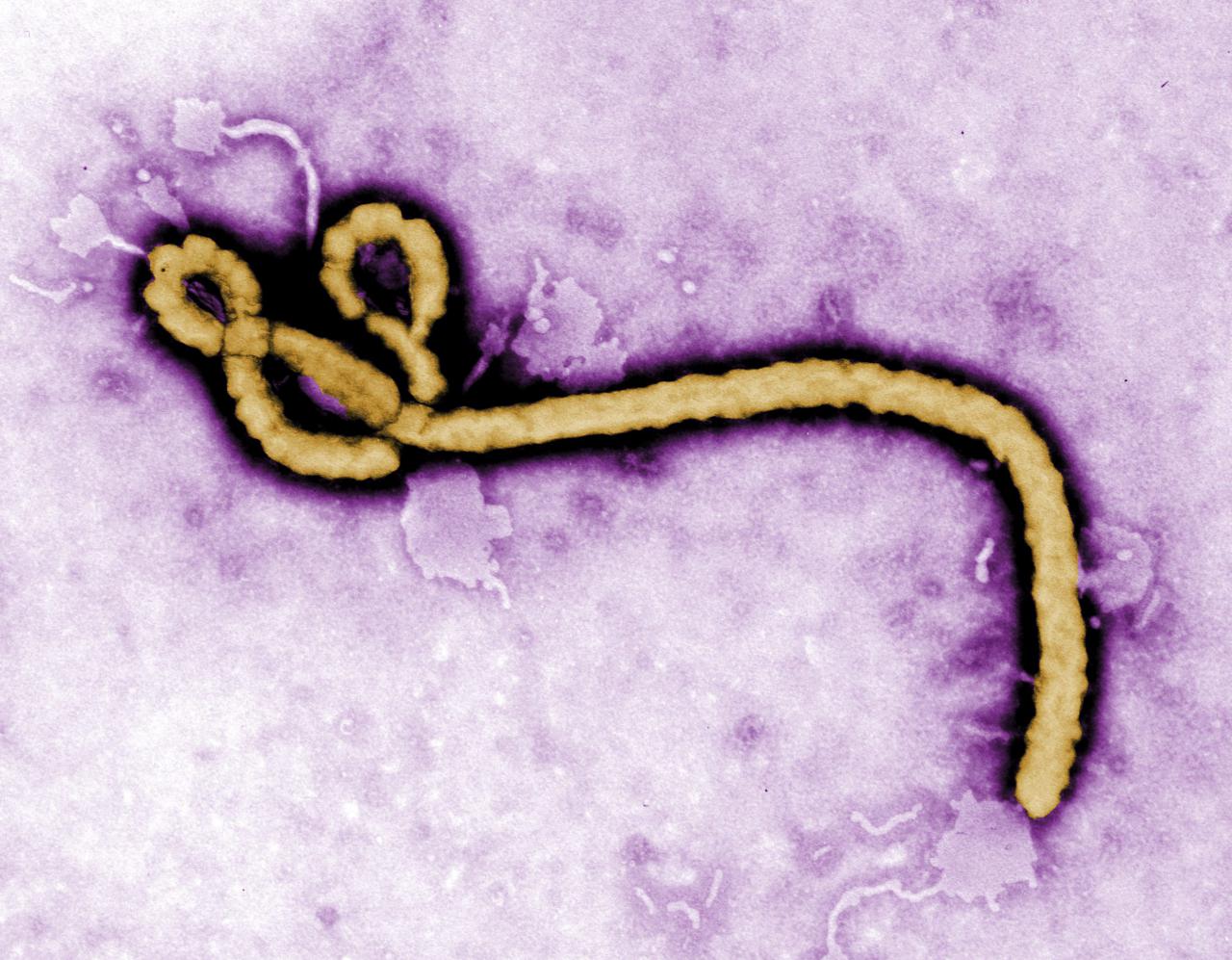
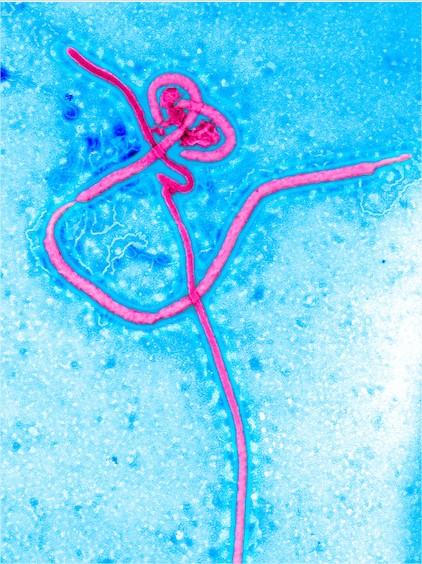
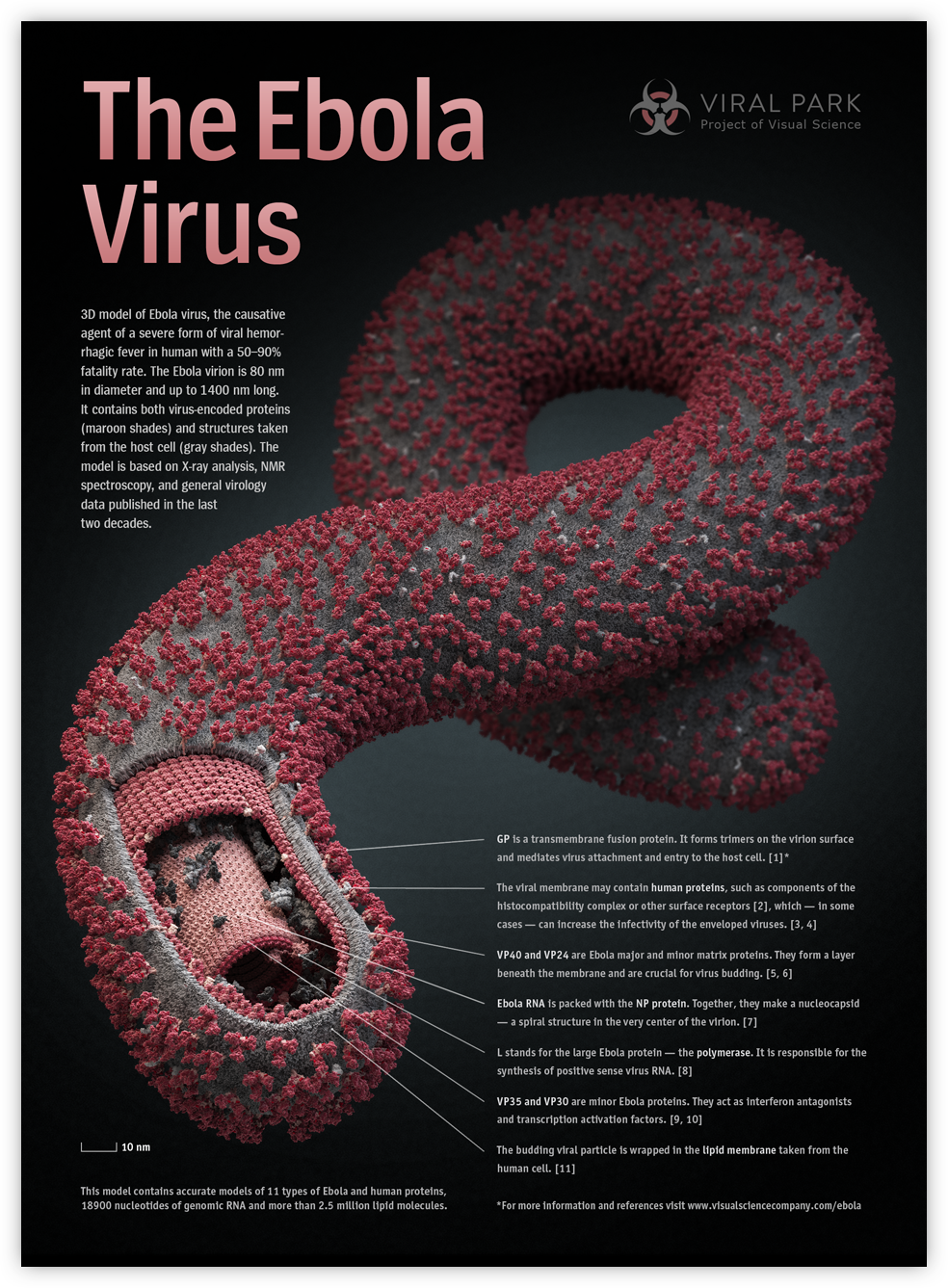
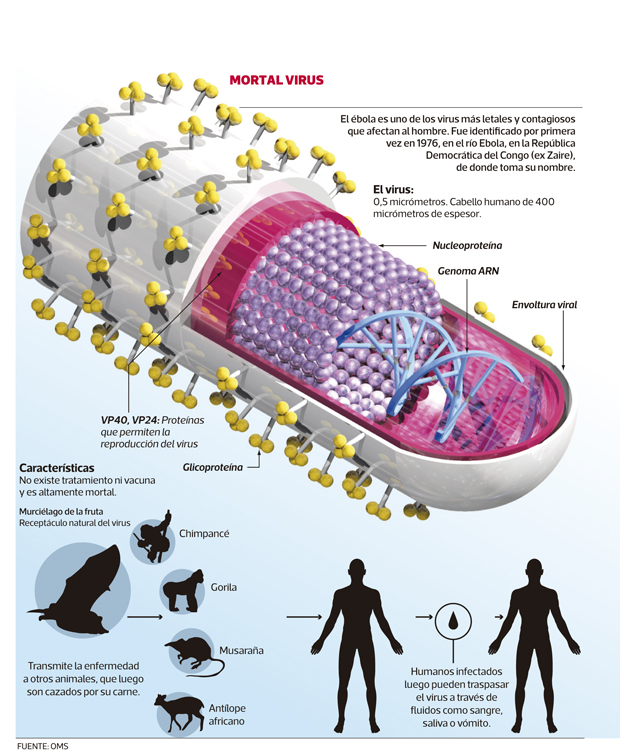
Il mesure environ 1 micromètre de long (0,001 millimètres ; un cheveu mesure 400 micromètres) et environ 0,1 micromètre de diamètre.
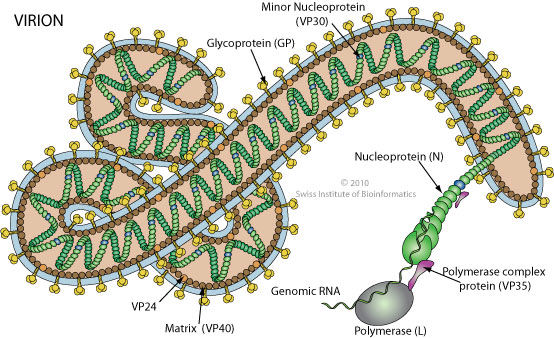
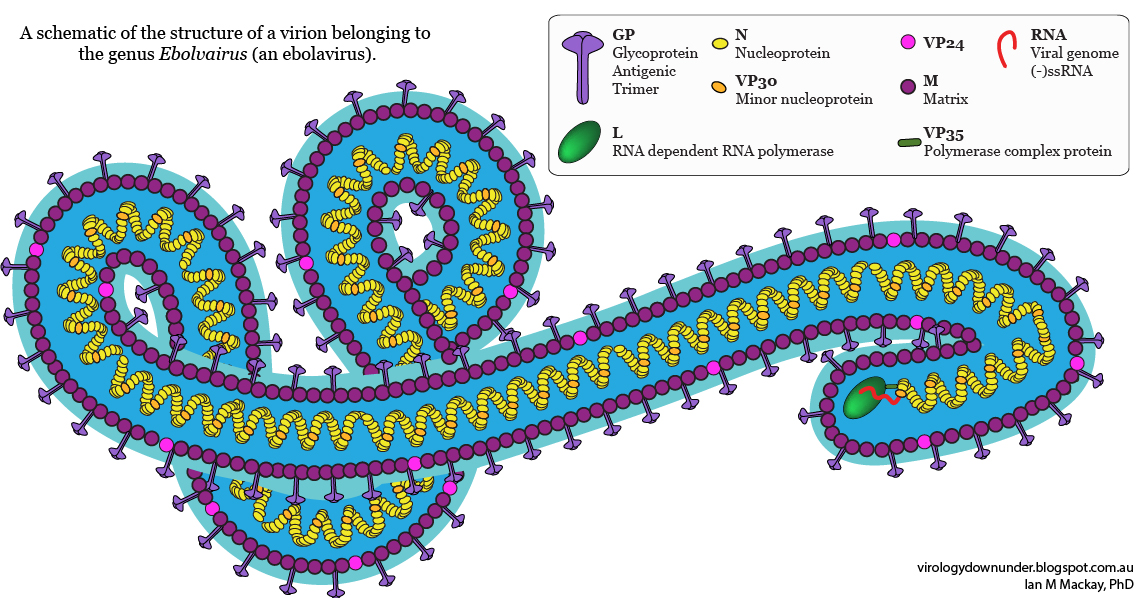
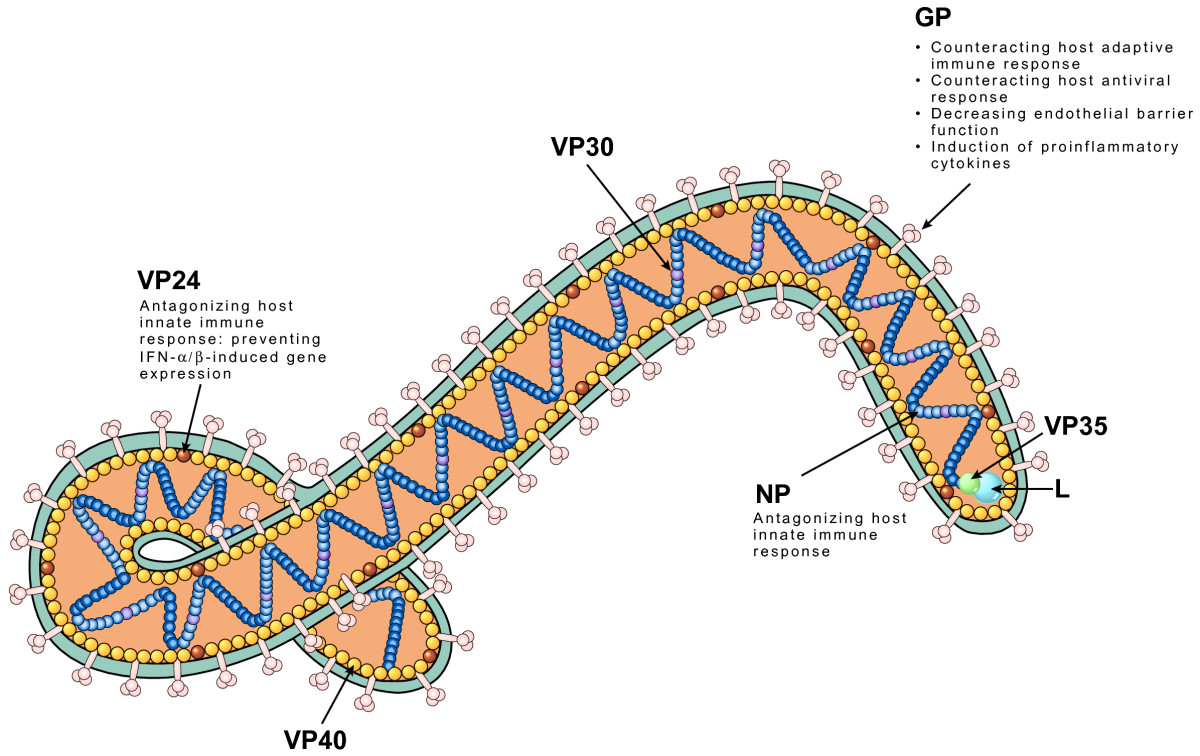
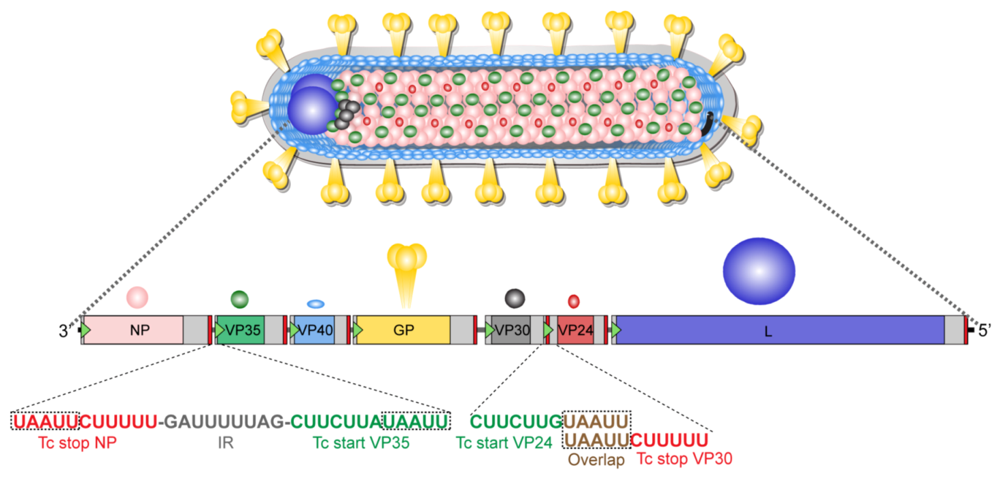
Il possède un grand génome à ARN (non directement codant) d’environ 19 000 nucléotides, qui code pour 9 protéines sur 7 gènes. Un de ceux-ci, le VP24, interfère avec la réponse immunitaire innée des cellules, ce qui permet ensuite au virus de faire des ravages.
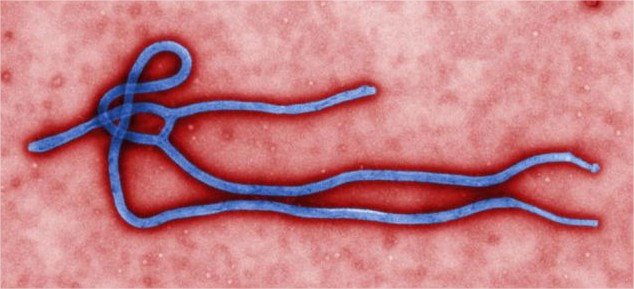
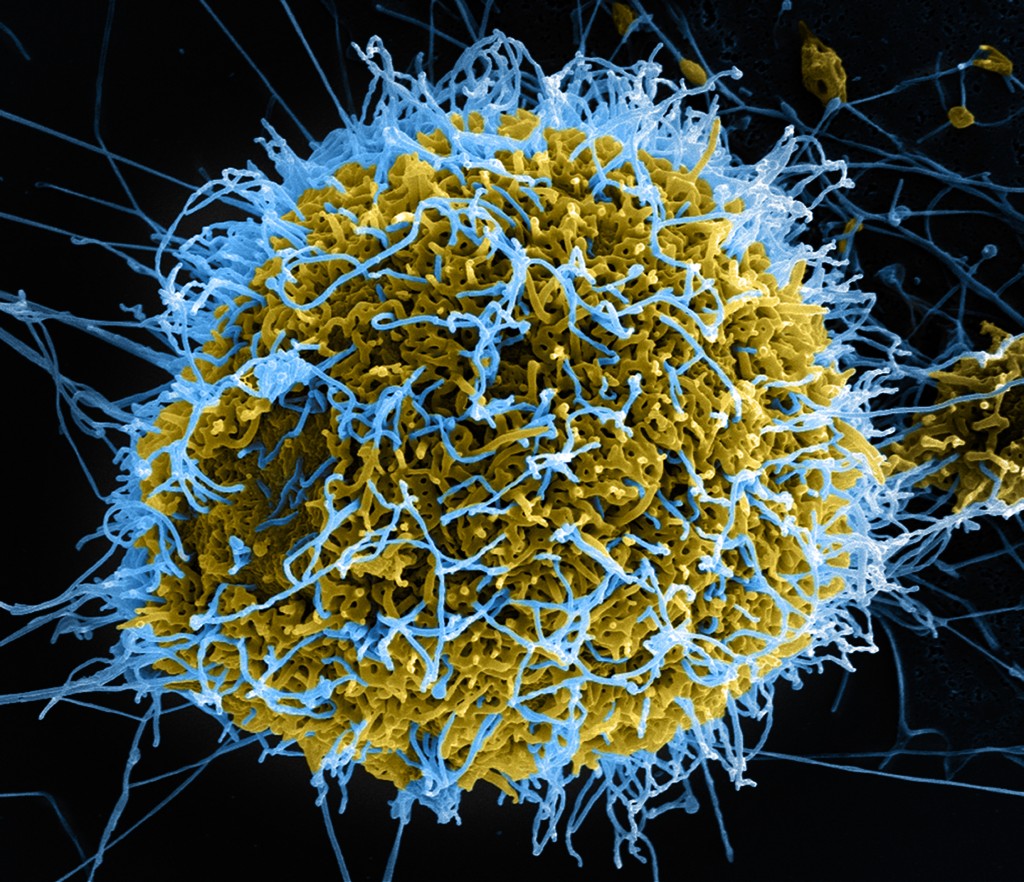
Image microscopique colorisée du virus Ebola se développant dans une cellule infectée
Hôte naturel du virus Ebola
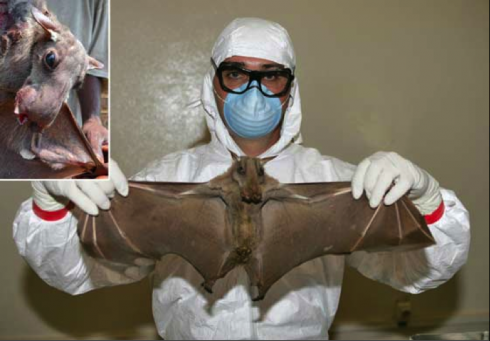
En Afrique, on pense que des chauves-souris frugivores, appartenant notamment aux espèces Hypsignathus monstrosus, Epomops franqueti et Myonycteris torquata, sont des hôtes naturels possibles du virus Ebola. Par conséquent, la répartition géographique de celui-ci pourrait se superposer à celle des chauves-souris.
Hypsignathus monstrosus
Bien que des primates aient été à l’origine de l’infection chez l’homme, on ne pense pas qu’ils soient le réservoir, mais plutôt des hôtes accidentels du virus, tout comme l’être humain.
Transmission
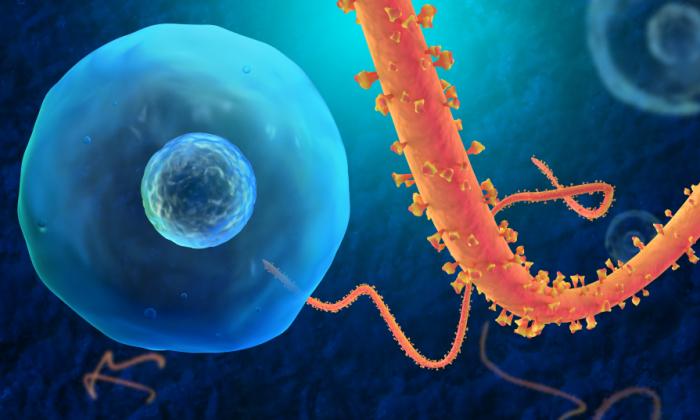
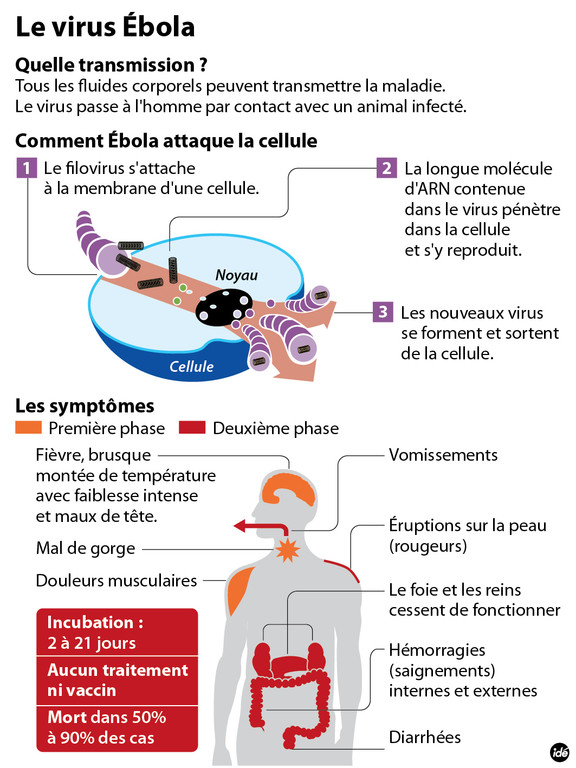
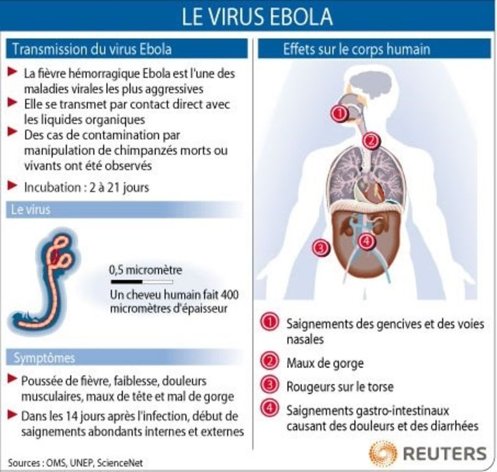
Le virus Ebola s’introduit dans la population humaine après un contact étroit avec du sang, des sécrétions, des organes ou des liquides biologiques d’animaux infectés. En Afrique, l’infection a été constatée après la manipulation de chimpanzés, de gorilles, de chauves-souris frugivores, de singes, d’antilopes des bois et de porcs-épics retrouvés malades ou morts dans la forêt tropicale.
Il se propage ensuite dans les communautés par transmission interhumaine, à la suite de contacts directs (peau lésée ou muqueuses) avec du sang, des organes, des sécrétions ou des liquides biologiques (selles, urines, salive ou sperme) de personnes infectées, ou de contacts indirects par l’intermédiaire d’environnements contaminés par ce type de liquides (par exemple si la peau lésée ou les muqueuses d’un sujet sain entrent en contact avec des objets contaminés par les liquides infectieux d’un malade, comme des vêtements et du linge de lit souillés, ou des aiguilles usagées). Les rites funéraires au cours desquels les parents et amis du défunt sont en contact direct avec la dépouille peuvent également jouer un rôle dans la transmission du virus Ebola . Le sperme peut continuer de transmettre le virus jusqu’à 3 mois après la guérison clinique. La contamination se fait ainsi le plus souvent parmi les proches ou le personnel soignant.
Des agents de santé se sont souvent infectés en traitant des cas suspects ou confirmés de maladie à virus Ebola. Cela s’est produit lors de contacts étroits avec les patients, lorsque les précautions anti-infectieuses n’ont pas été strictement appliquées. Il n’est pas toujours possible d’identifier rapidement les patients présentant une maladie à virus Ebola car les symptômes initiaux peuvent manquer de spécificité.
Pour le Dr Jean-Claude Manuguerra, responsable de la cellule d’intervention biologique d’urgence de l’Institut Pasteur, le risque épidémique dans les pays développés est faible. Il estime que l’hypothèse d’une extension de l’épidémie 2014 à l’Europe ou en Amérique du Nord est peu probable, car Ebola « profite pour se développer d’un système de santé mal organisé par manque de moyens ».
De plus, les personnes infectées sont très peu contagieuses avant la fin de la période d’incubation, à partir de laquelle il leur devient difficile de sortir de leur lit.
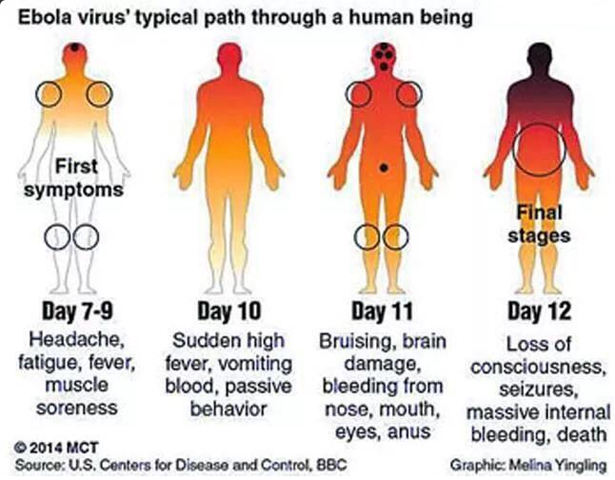
Signes et symptômes
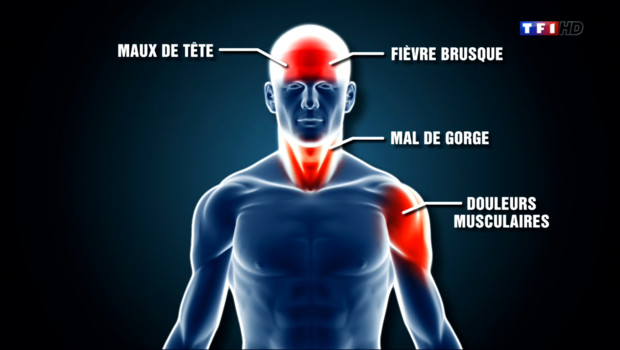
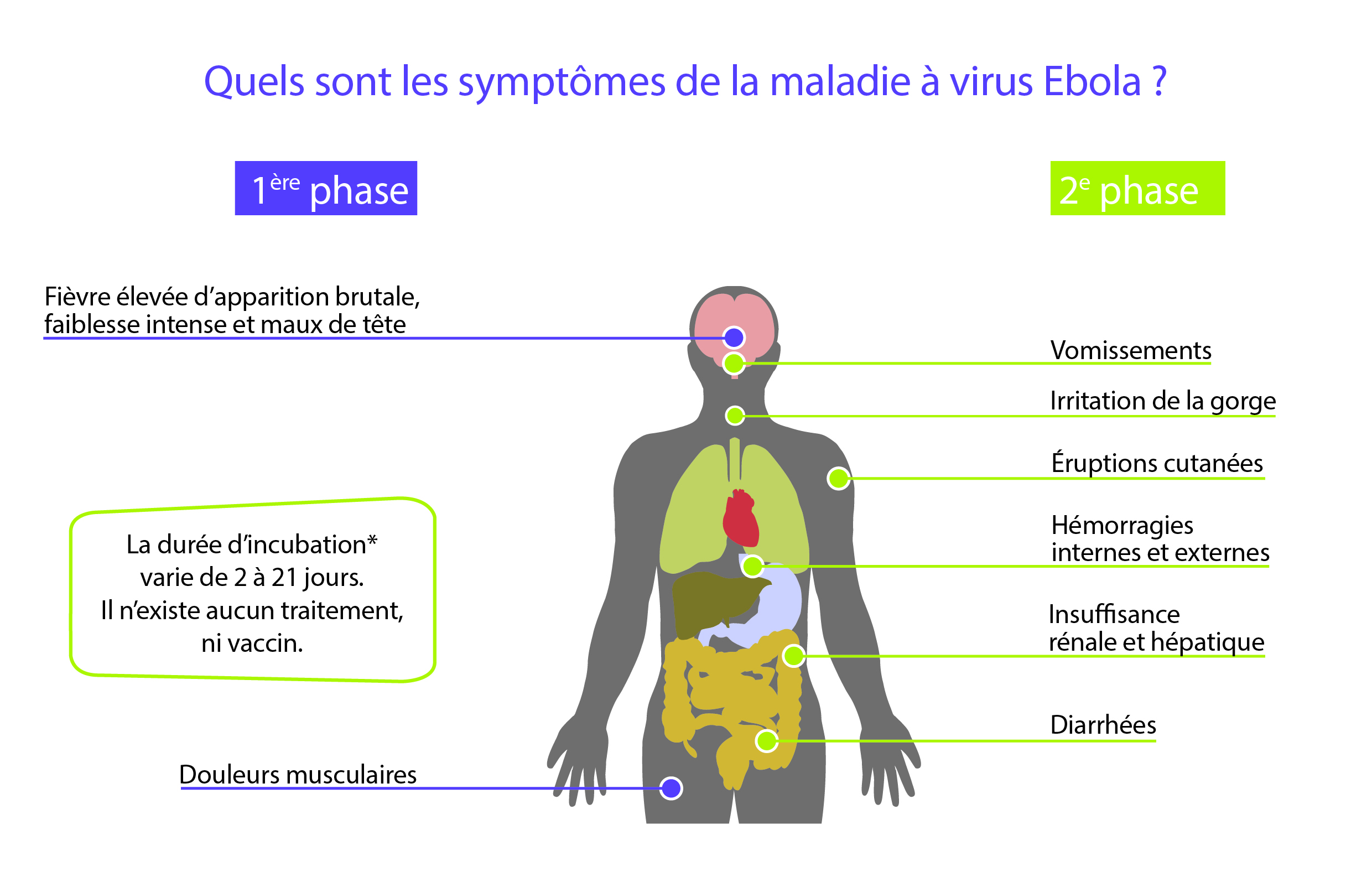
L’apparition brutale de fièvre, une faiblesse intense, des douleurs musculaires, des maux de tête et l’irritation de la gorge sont des signes et symptômes typiques de la maladie à virus Ebola. Ces premiers symptômes ne sont cependant pas spécifiques et rappellent ceux de la grippe, du paludisme ou de la gastro-entérite.
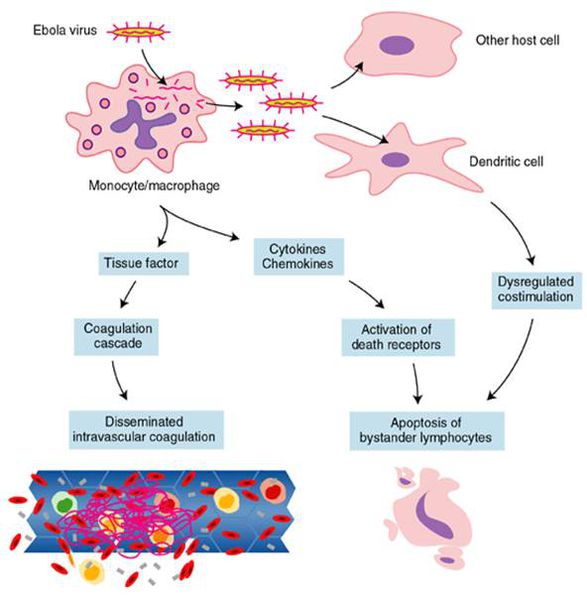
On observe ensuite des vomissements, une diarrhée, une éruption cutanée, puis la progression de la maladie atteint généralement le fonctionnement des organes vitaux, en particulier des reins et du foie. Ceci provoque des hémorragies internes et externes importantes (de la bouche et des lèvres, des gencives, des yeux, par le nez, l’urine…). La mort survient, peu de temps après, par défaillance polyviscérale et choc cardio-respiratoire.
Le virus Ebola sature tous les organes et les tissus à l’exception des os et des muscles moteurs. Il se forme d’abord de petits caillots de sang diffus dans l’ensemble des vaisseaux par coagulation. Les caillots se collent ensuite aux parois des vaisseaux sanguins pour former un « pavage ». Plus l’infection progresse, plus les caillots sont nombreux, ce qui bloque les capillaires. Finalement, ils deviennent si nombreux qu’ils bloquent l’arrivée sanguine dans les divers organes du corps. Quelques parties du cerveau, du foie, des reins, des poumons, des testicules, de la peau et des intestins se nécrosent alors car elles souffrent d’un manque de sang oxygéné.
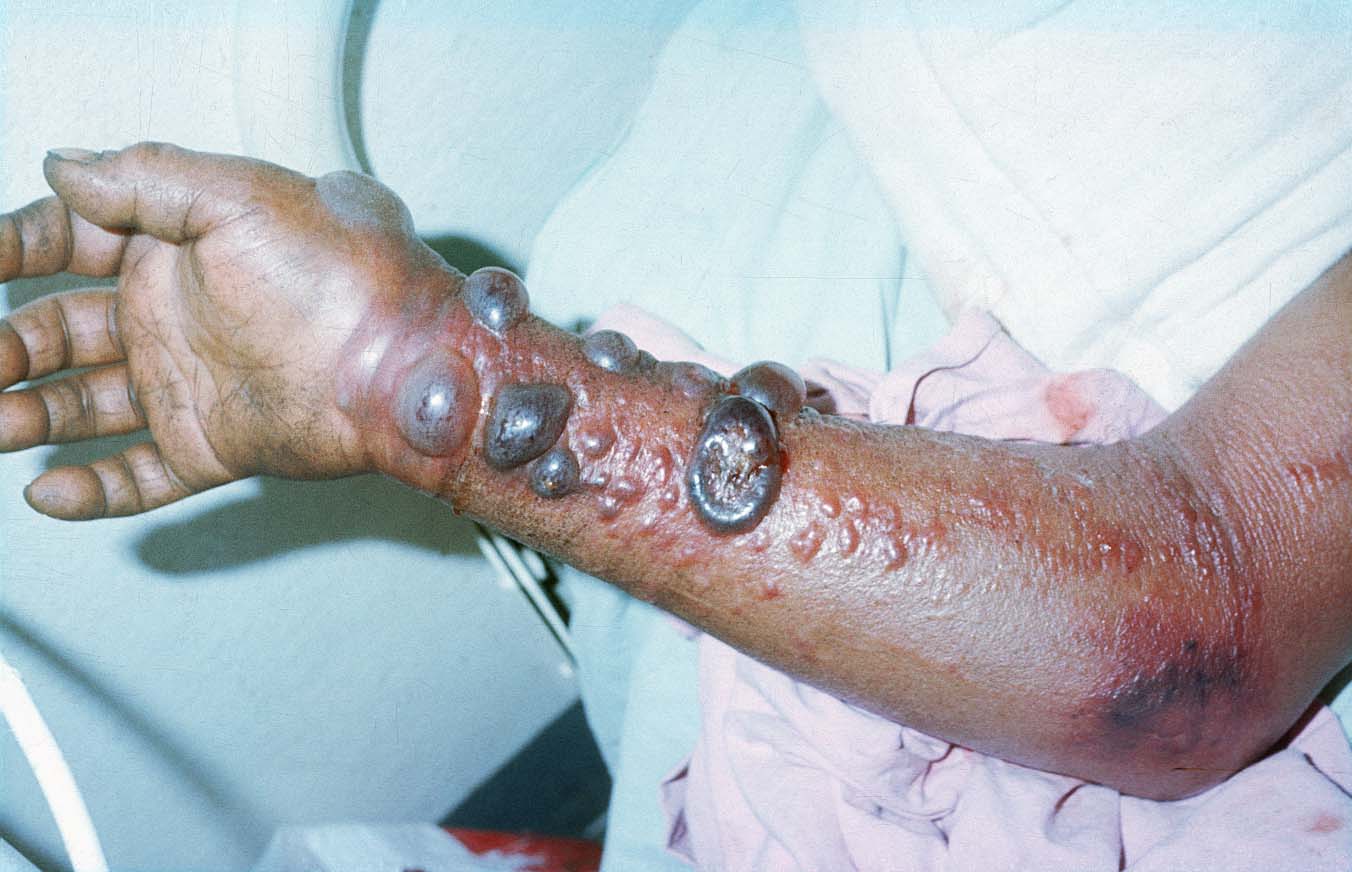
Une des particularités du virus Ebola est la brutalité avec laquelle il s’attaque aux tissus conjonctifs. Il provoque aussi des taches rouges résultant d’hémorragies sous-cutanées. Il affecte le collagène de la structure de la peau. Les sous-couches de la peau meurent et se liquéfient ce qui provoque des bulles blanches et rouges dites maculopapulaires. À ce stade, le simple fait de toucher la peau la déchire tant elle est amollie.
Les sujets atteints restent contagieux tant que le virus est présent dans leur sang et leurs sécrétions. Il ne suffit que de 5 à 10 particules virales d’Ebola pour déclencher une amplification extrême du virus dans un nouvel hôte.
La durée d’incubation, c’est-à-dire le temps écoulé entre l’infection par le virus et l’apparition des premiers symptômes, varie de 2 à 21 jours – le plus souvent de 4 à 9 jours.
Les cas non mortels peuvent entraîner des séquelles neurologiques, hépatiques ou oculaires.
Le mode d’exposition au virus semble influer sur la sévérité et la rapidité d’évolution de la maladie. Ainsi, lors de l’épidémie de 1976 au Zaïre, déclenchée au Yambuku Mission Hospital (YMH) par la réutilisation d’aiguilles de seringues contaminées par un patient à qui l’on avait injecté de la chloroquine pour traiter ce qu’on pensait être une crise de paludisme, la durée moyenne d’incubation était de 6,3 jours en cas de contamination par injection contre 9,5 jours en cas de contamination par contact, lorsque le mode de contamination avait pu être déterminé. De plus, le taux de létalité s’établissait respectivement à 100 % (85 morts sur 85 patients) et 80 % (119 morts sur 149 patients).
L’épidémie actuelle en Afrique de l’Ouest induit néanmoins des symptômes légèrement différents. « Les vomissements et les diarrhées sont prédominants dans cette épidémie », explique Hervé Raoul, directeur du laboratoire P4-Inserm de Lyon. « On observe moins d’hémorragies abondantes, et il serait plus juste de parler cette fois-ci d’infections par le virus Ebola, et non de fièvre hémorragique. »
Prévention et traitement
Il n’existe pas de vaccin homologué contre la maladie à virus Ebola. Plusieurs vaccins en sont au stade des essais, mais aucun n’est disponible pour un usage clinique.
Les cas graves doivent être placés en unité de soins intensifs. Les patients sont souvent déshydratés et ont besoin d’une réhydratation par voie orale au moyen de solutions d’électrolytes ou par voie intraveineuse.
Il n’existe pas de traitement spécifique. De nouveaux traitements médicamenteux sont en cours d’évaluation.
« On ne peut malheureusement pas faire grand-chose pour traiter la maladie et les symptômes », explique Géraldine Bégué, infirmière de Médecins sans frontières dans un centre de traitement en Sierra Leone. « On se contente souvent d’hydrater les patients par intraveineuses et de les isoler du reste de la population pour éviter la contagion. »
Cette absence de traitement efficace, de vaccin et de connaissances sur l’origine du virus montre que les recherches sur le sujet sont très limitées, “même si plusieurs pays s’y intéressent pour parer des menaces de guerre bactériologique ou de bioterrorisme”, indique MSF. Le nombre jusqu’alors (heureusement) peu élevé d’épidémies et de malades ne facilitait cependant pas les investigations.
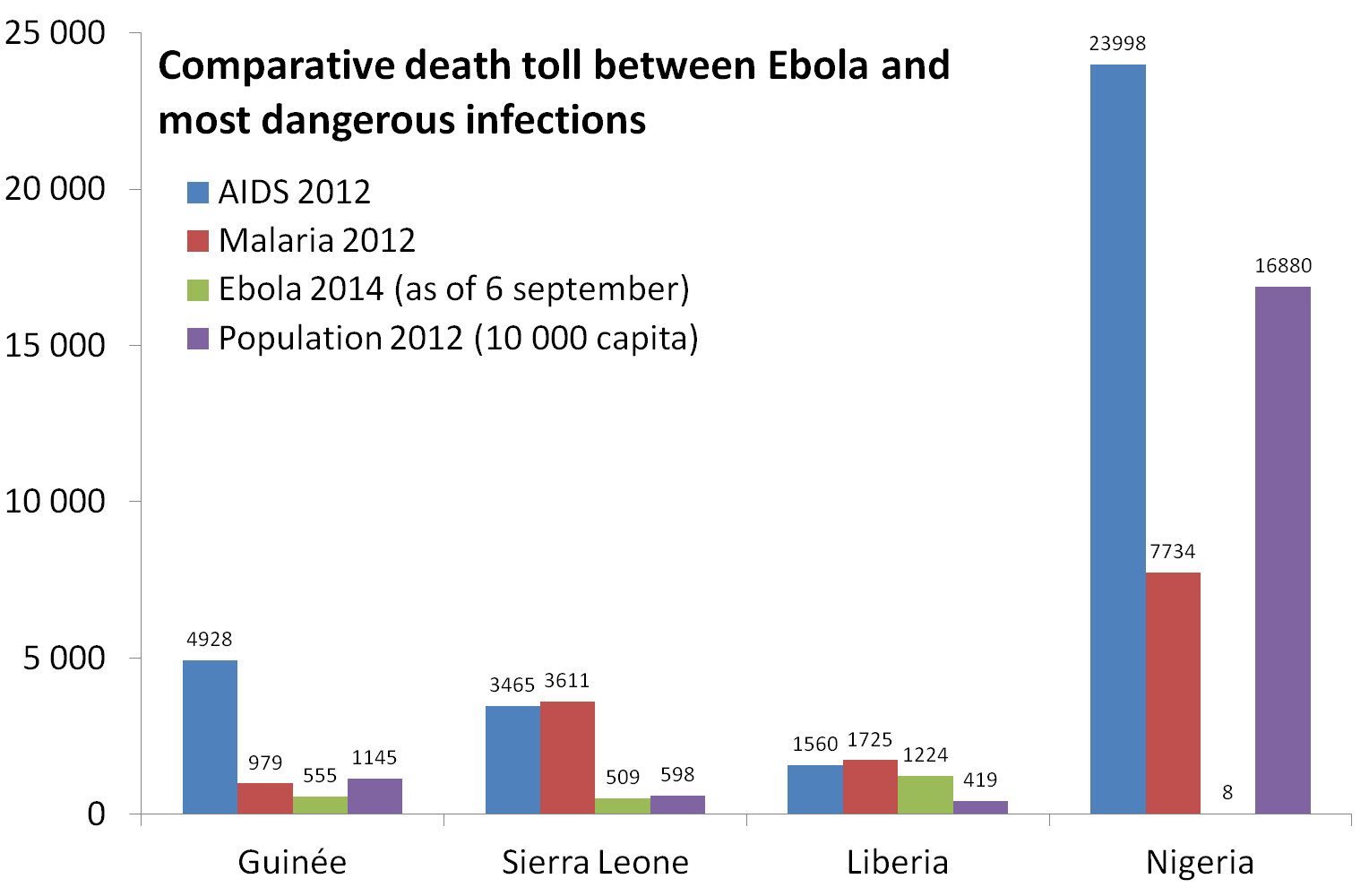
La recherche se heurte à un manque d’implication de l’industrie pharmaceutique, qui rechigne à engager des sommes importantes dans le développement d’un traitement voué à générer peu de recettes commerciales, voire un déficit (ce qui n’est finalement pas tellement choquant ; ce qui l’est, c’est que nos pays ne soient pas capables de se grouper pour passer commande de tels médicaments à l’industrie pharmaceutique…). Il serait en effet destiné à une maladie qui ressurgit de manière épisodique, qui atteint peu de personnes (moins de 1 500 morts au total jusqu’en 2013) – en comparaison des quelque 600 000 décès liés au paludisme, et des 200 millions de personnes touchées chaque année – résidentes de pays à très faibles revenus. Pourtant, « la particularité du virus Ebola tient à sa dangerosité et à l’aspect spectaculaire des symptômes associés, non aux spécificités de sa structure », explique Vincent Lotteau, directeur de recherche au laboratoire de biologie cellulaire des infections virales de l’Inserm. « Les principaux obstacles sont les conditions particulières de travail imposées par le virus, qui requiert un niveau de sécurité maximal sur les phases de test et sur le choix du protocole de vaccination contre une maladie qui apparaît de manière sporadique. »
En Afrique, lors des flambées de maladie à virus Ebola, les messages éducatifs de santé publique visant la réduction du risque seront axés sur les points suivants:
- Réduction du risque de transmission entre les animaux sauvages et l’homme par contact avec des chauves-souris ou des singes/primates infectés et par la consommation de leur viande crue. Il faut manipuler les animaux avec des gants et porter des vêtements protecteurs adaptés. Les produits (sang et viande) doivent être cuits soigneusement avant d’être consommés.
- Réduction du risque de transmission interhumaine dans la communauté provenant de contacts directs ou rapprochés avec des sujets infectés, notamment avec leurs liquides biologiques. Il faut éviter tout contact rapproché avec des patients infectés par le virus Ébola. Il faut porter des gants et un équipement de protection individuel adapté lorsqu’on soigne des patients à domicile. Il est indispensable de se laver régulièrement les mains après avoir rendu visite à des parents malades à l’hôpital ou après les avoir soignés à domicile.
- Les communautés touchées par le virus Ébola doivent informer la population de la nature de la maladie et des mesures prises pour endiguer la flambée, y compris lors des rites funéraires. Les personnes mortes de cette infection doivent être enterrées rapidement et sans prendre de risque.
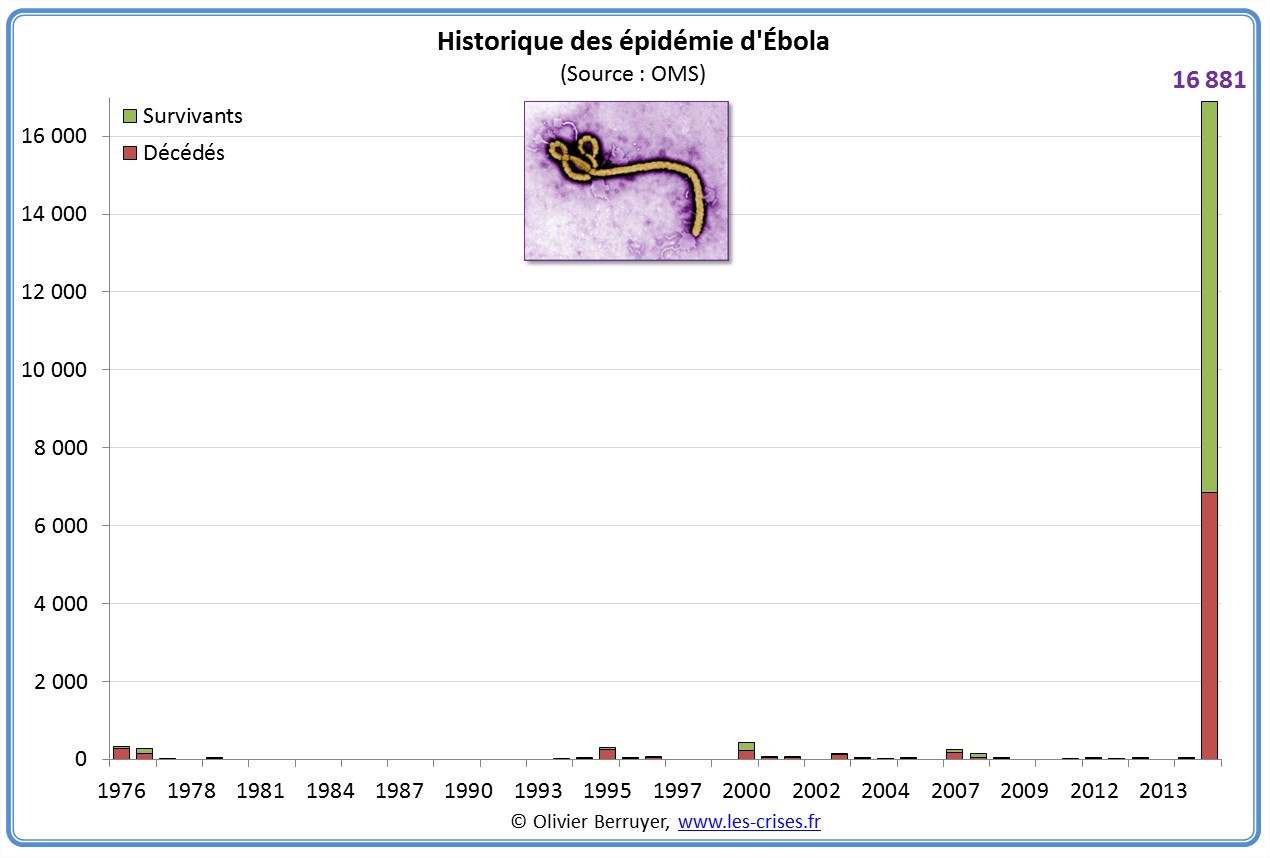
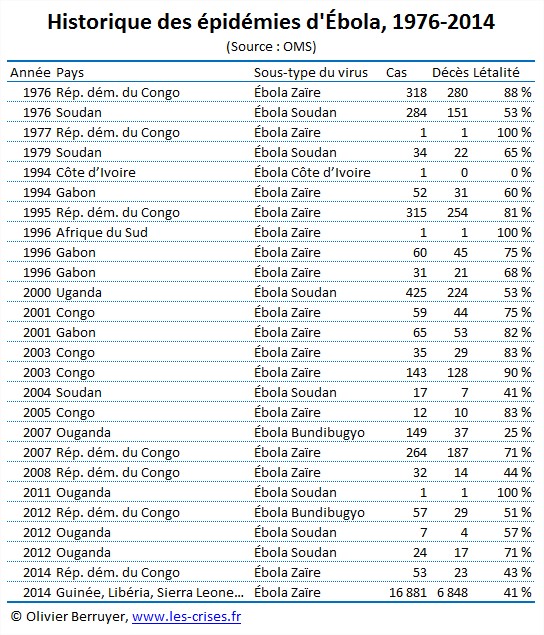
Historique des épidémies
L’épidémie actuelle est sans commune mesure avec celles survenues depuis 1976 :
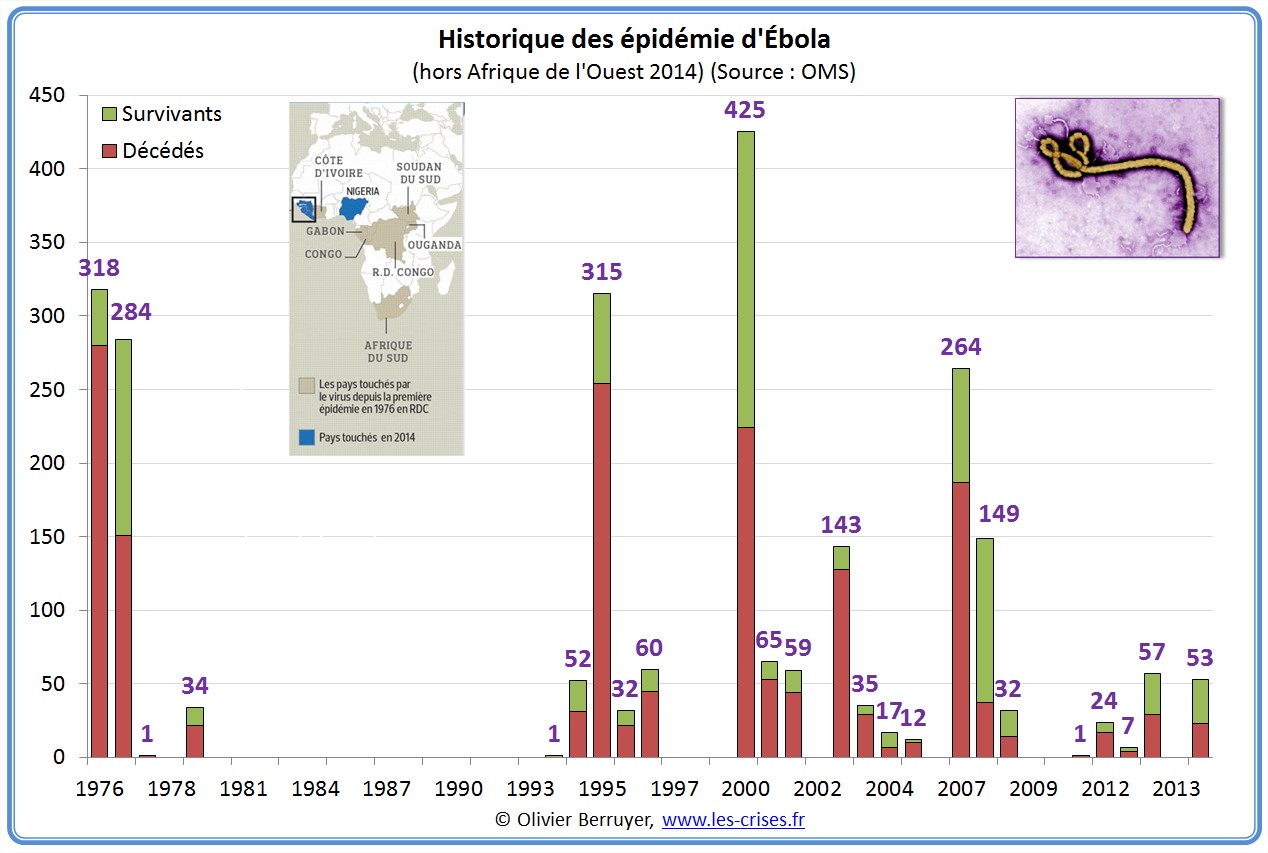
Si on enlève l’actuelle :
La source de l’épidémie 2014
Une étude d’avril 2014 est remontée à la source de l’épidémie ; elle est consultable ici : Emergence of Zaire Ebola Virus Disease in Guinea
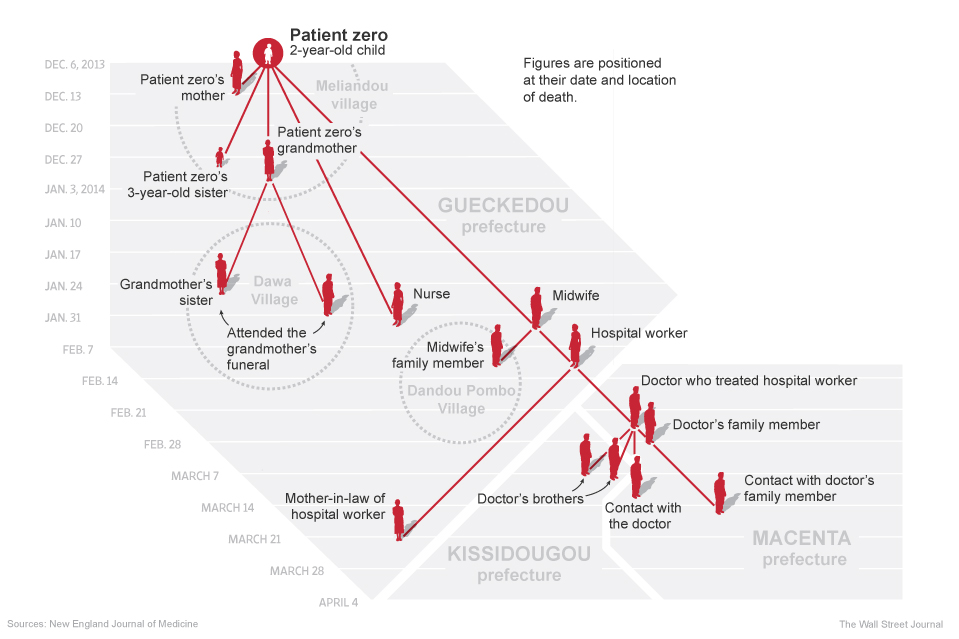
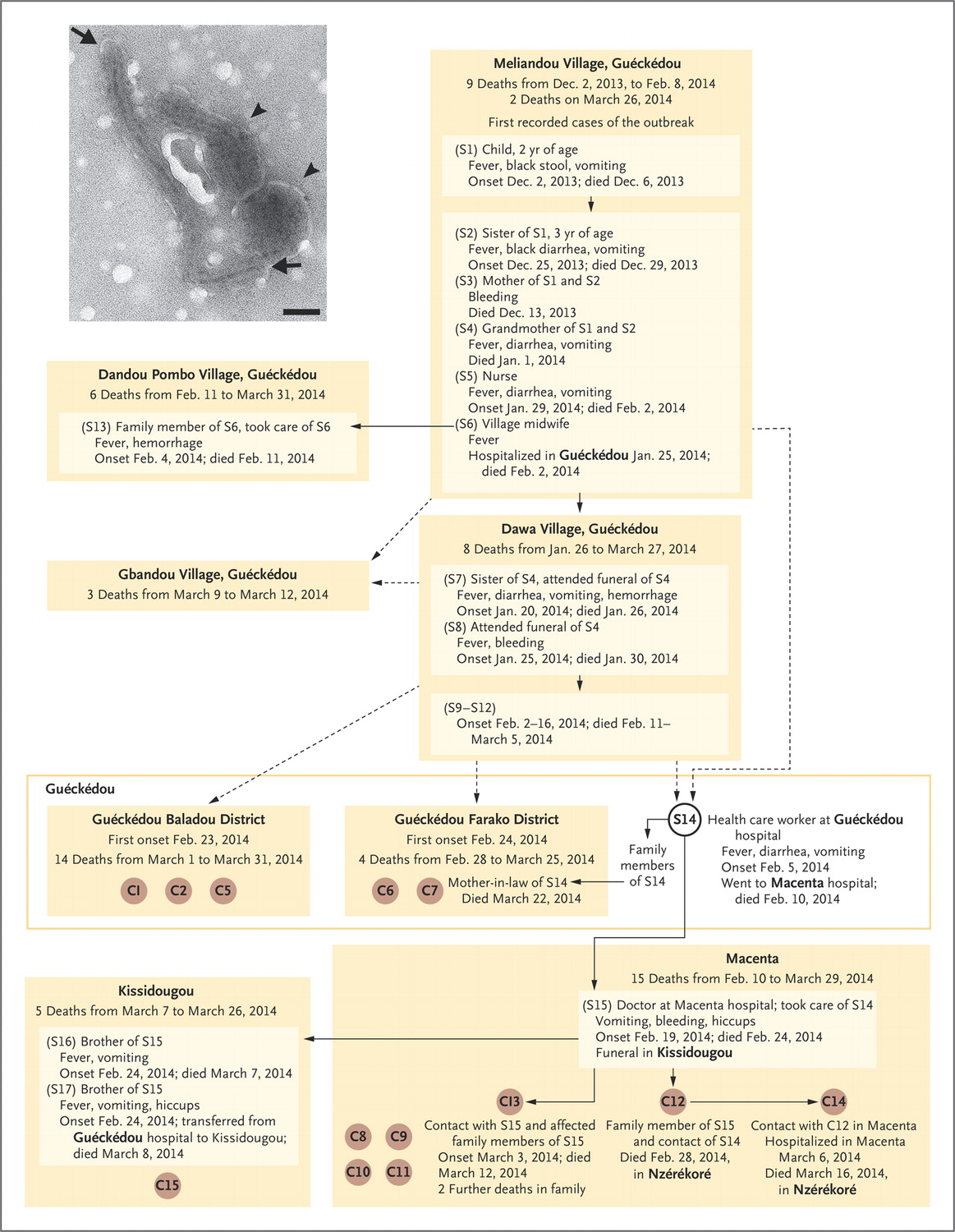
Elle révèle que la première victime de ce virus a été identifiée : il s’agit d’un petit garçon de 2 ans qui a probablement mangé des fruits contaminés par des déjections de chauve-souris. Il est mort le 6 décembre 2013 à Meliandou, dans la préfecture de Guéckédou en Guinée.
Sa sœur, âgée de 3 ans, qui a présenté les mêmes symptômes, est morte de 29 décembre 2013. Leur mère, qui souffrait de saignements, est décédée le 13 décembre 2013. Le quatrième cas concerne la grand-mère de ses deux enfants qui succomba le 1er janvier 2014. La cinquième victime fut une infirmière qui fut emportée par la maladie le 2 février 2014. Puis ce fut au tour d’une sage-femme du village de mourir le même jour à l’hôpital tout proche de la ville de Guéckédou. Cette patiente est à l’origine de la propagation du virus et du décès, entre le 11 février et le 31 mars 2013, de 6 autres personnes dans le village voisin de Dandou Pombo.
La sage-femme a également contribué à la diffusion de l’épidémie au village de Dawa (2 autres cas mortels), et de là le virus a atteint deux districts de Guéckédou. Cette même sage-femme est également à l’origine de la contamination d’un infirmier de l’hôpital de Guéckédou, qui s’est rendu à l’hôpital de Macenta où il est décédé le 10 février 2014. L’épidémie devait ensuite toucher 15 personnes dans cette ville (qui en sont mortes), puis 5 autres dans la ville voisine de Kissidougou. On connaît la suite.
Le 10 mars 2014, les deux hôpitaux de Gueckedou et Macenta alertent les autorités de santé qui informent l’Organisation Mondiale de la Santé. Mais il s’est déjà écoulé plus de trois mois pendant lesquels le virus a eu le temps de se répandre. 59 personnes sont décédées, et plus de 500 personnes ont été au contact de personnes infectées. Il est très difficile de les retrouver pour les mettre en quarantaine.
En mars, quand les autorités sont alertées, cette fois les équipes médicales se protègent, et l’épidémie recule à tel point qu’on pense que c’est gagné. Le 15 avril, plusieurs journaux annoncent que “L’épidémie est sous contrôle en Guinée”. On assiste à un relâchement sur le terrain. Et le pire ennemi dans la lutte contre le virus, c’est la population elle-même. Les croyances sont très fortes, les gens pensent que le virus n’existe pas, ils parlent d’un complot occidental pour leur faire peur… Malgré les messages de prévention, les corps des morts sont toujours lavés par les proches et exposés, alors que c’est à ce moment qu’ils sont les plus contagieux. Sur les vivants, le virus se transmet par contact direct avec la salive, le sang, les selles, ou le sperme. Au moment du décès, le corps tout entier se retrouve couvert du virus.
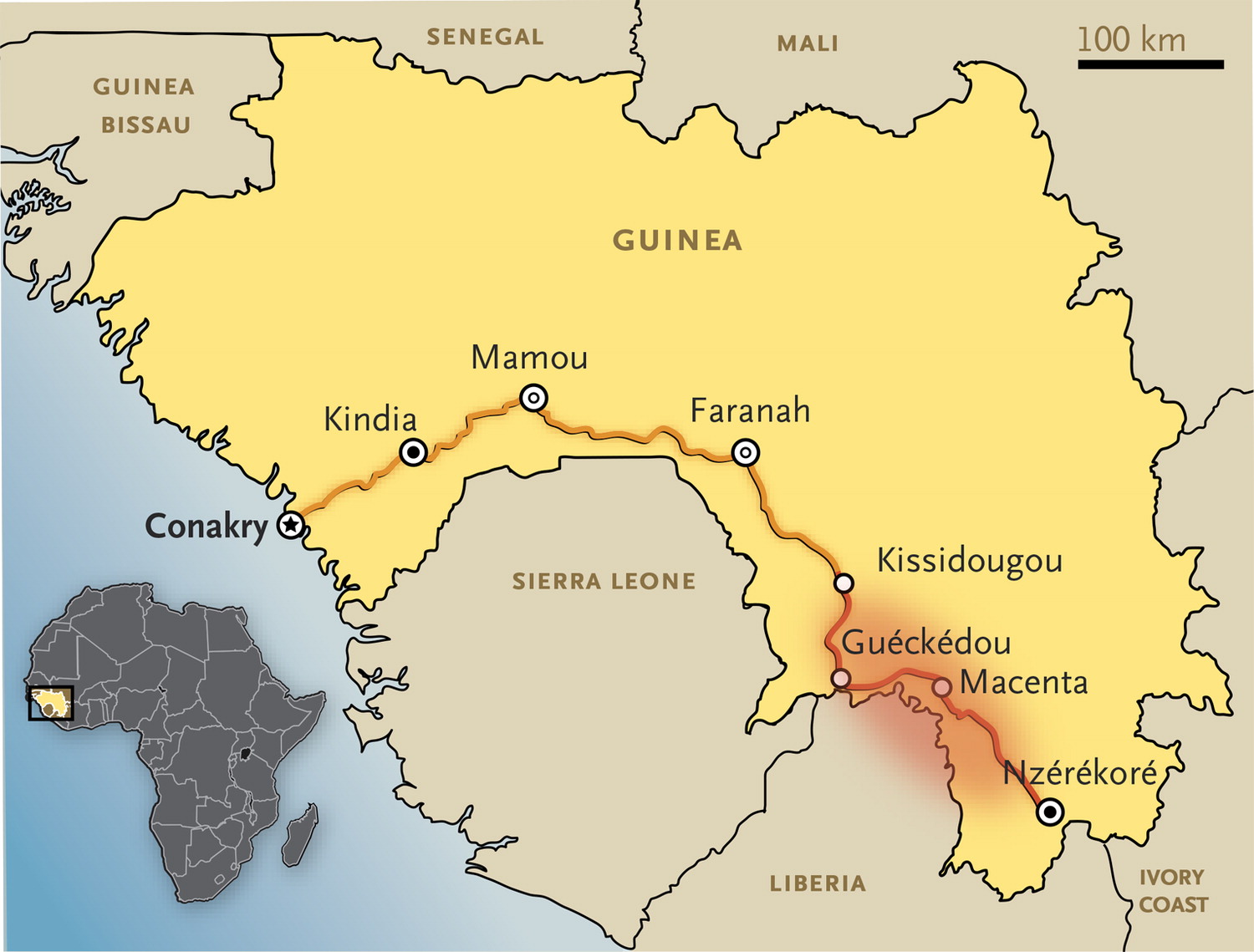
Il y a aussi une grande méfiance à l’égard des médecins. On préfère faire appel aux guérisseurs… Et cela va d’ailleurs coûter très cher aux habitants de la Sierra Leone. Le point de départ de l’épidémie en Guinée se trouvait tout proche de la frontière, à quelques kilomètres seulement de deux pays. Fin mars, le Liberia était déjà touché, mais jusqu’en mai, la Sierra Leone n’avait aucun cas d’Ebola. Jusqu’à ce qu’une guérisseuse ait la bonne idée d’affirmer qu’elle pouvait guérir la maladie. Des dizaines de patients ont traversé la frontière pour la voir. La guérisseuse en est morte, et a fait entrer le virus dans son pays.
Les soignants payent le prix fort. 10% des personnes tuées par le virus sont des soignants. Et de grandes figures de la lutte anti-Ebola y laissent leur vie, comme le responsable du centre anti-Ebola de Sierra Leone, Omar Khan et un ponte de l’hôpital de Freetown (Kle SL). Des médecins étrangers sont aussi touchés.
Lire ce très bon papier sur le blog Biomedicales.blogs.sciencesetavenir.fr pour en savoir plus sur les raisons de la migration du virus en Afrique de l’Ouest.
La zone en rouge est la zone d’émergence de l’épidémie, en orange la route principale de Guinée
Les mutations
Une étude de plusieurs espèces de virus Ebola a été réalisée par des chercheurs chinois : Evolutionary history of Ebola virus.
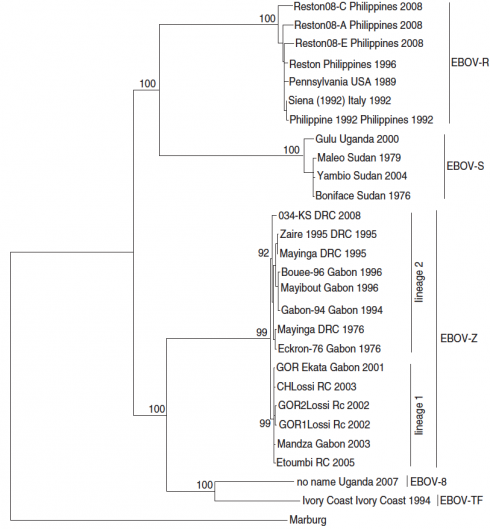
Les chercheurs ont ainsi pu déterminer que les espèces Zaïre, Soudan et Reston (celle-ci n’est pas pathogène pour l’homme) remontent aux années 1970, à un moment où la diversité génétique des virus Ebola a commencé à décliner à son plus bas niveau au cours de son histoire évolutive. Sa diversité génétique était demeurée constante jusqu’aux années 1900.
Selon eux, l’analyse phylogénétique moléculaire, basée sur l’étude des génomes de quatre espèces (EBOV-Zaïre, EBOV-Soudan, EBOV-Taï Forest, EBOV-Reston), indique que « l’âge estimé du virus Ebola [que nous connaissons aujourd'hui] est compris entre 1000 et 2100 ans ».
A la question de savoir pourquoi le virus Ebola qui circule depuis des siècles n’a émergé que récemment, Shuiping Cheng et son collègue Yuhang Li font, comme d’autres avant eux, l’hypothèse que le genre Ebola (toutes espèces virales confondues) a connu un récent goulot d’étranglement génétique. En d’autres termes, la diversité génétique des virus du genre Ebola a rapidement diminué vers les années 1900, étant entendu, me précise Shuiping Cheng, “que le virus Ebola et ses ancêtres sont présents sur Terre depuis des centaines et des centaines d’années”. Selon les chercheurs, au cours d’un processus intervenu au début du 20e siècle, la plupart des lignées de chaque espèce du virus Ebola se seraient éteintes sous l’influence notamment de changements climatiques, des activités humaines et d’une diminution drastique du nombre d’animaux réservoirs naturels du virus. Seules subsisteraient quelques espèces (les cinq sont aujourd’hui recensées). (Source : Biomédicales)
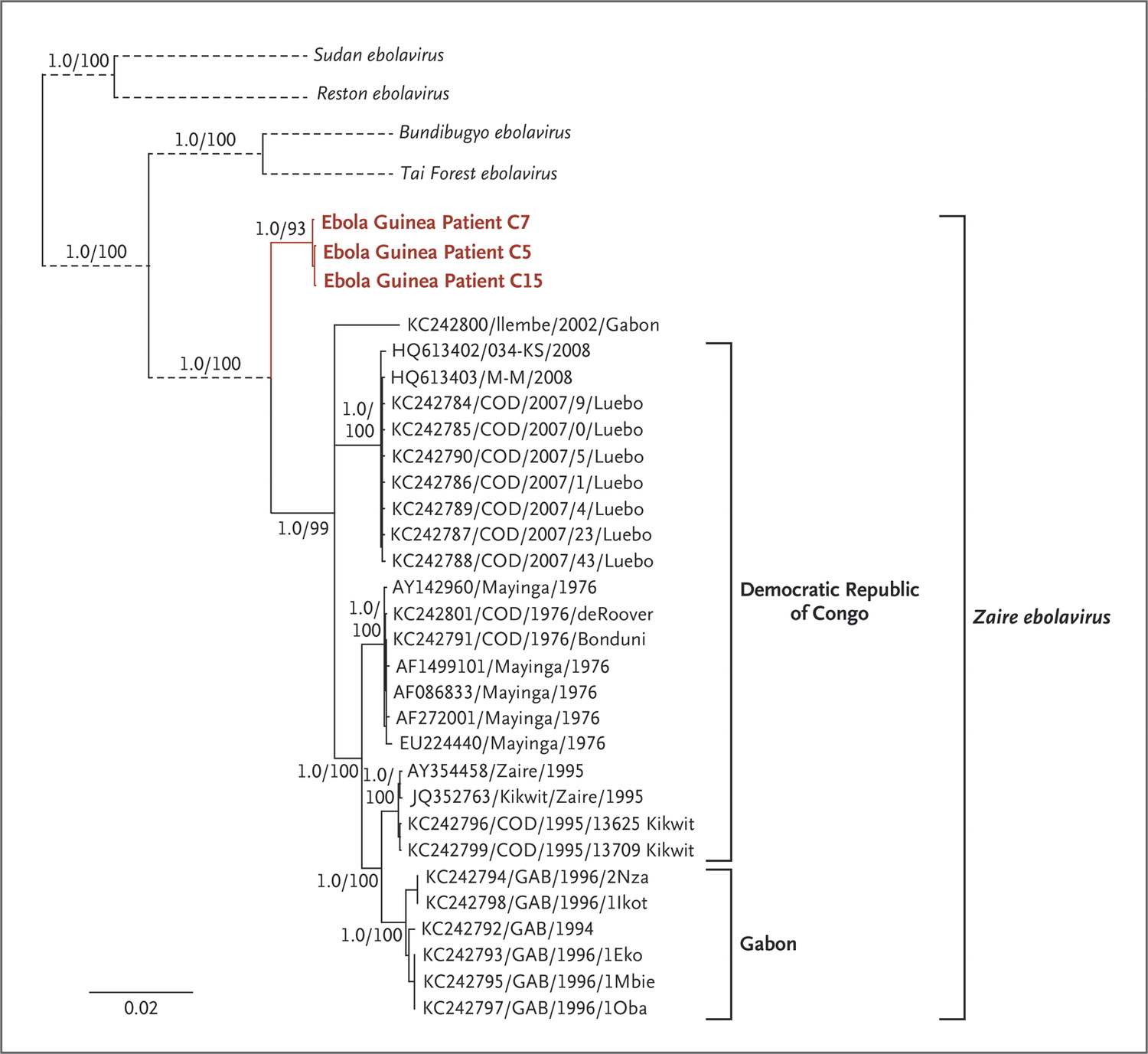
Une autre très intéressante étude parue dans Science, d’une équipe internationale, est remontée aux sources de l’épidémie actuelle.[Synthèse grand public ici ; version complète de l'article ici : Genomic surveillance elucidates Ebola virus origin and transmission during the 2014 outbreak (version Science ici) ; annexes ici]. Les chercheurs ont payé un lourd tribut à l’avancée de la science puisque 5 des presque 60 scientifiques ayant participé à cette étude ont été infectés et sont morts d’Ebola (RIP Mohamed Fullah, Mbalu Fonnie, Alex Moigboi, Alice Kovoma et Humarr Khan).
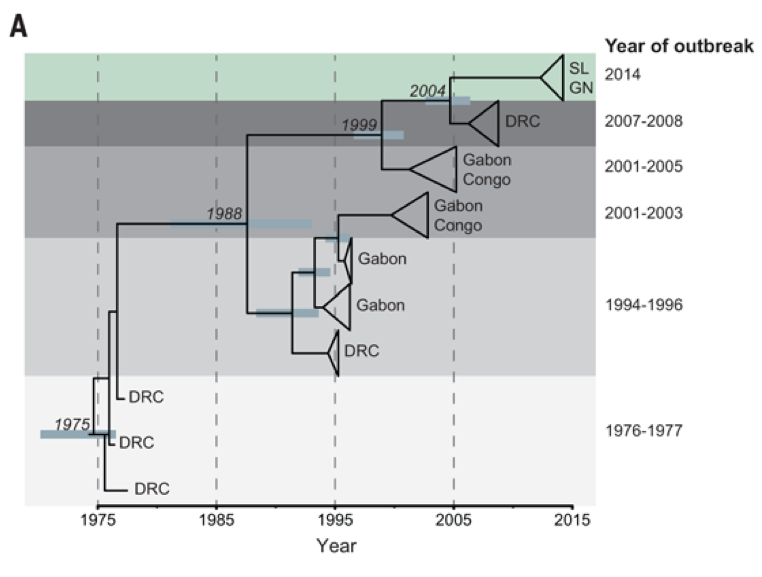
En comparant les données génétiques des virus actuels d’Ebola provenant de 78 patients dans un hôpital de Sierra Leone à 20 génomes de souches virales de flambées précédentes de cette fièvre hémorragique, ils ont déterminé qu’il y avait probablement un ancêtre commun remontant aux premiers cas d’infection en 1976 en Afrique centrale :
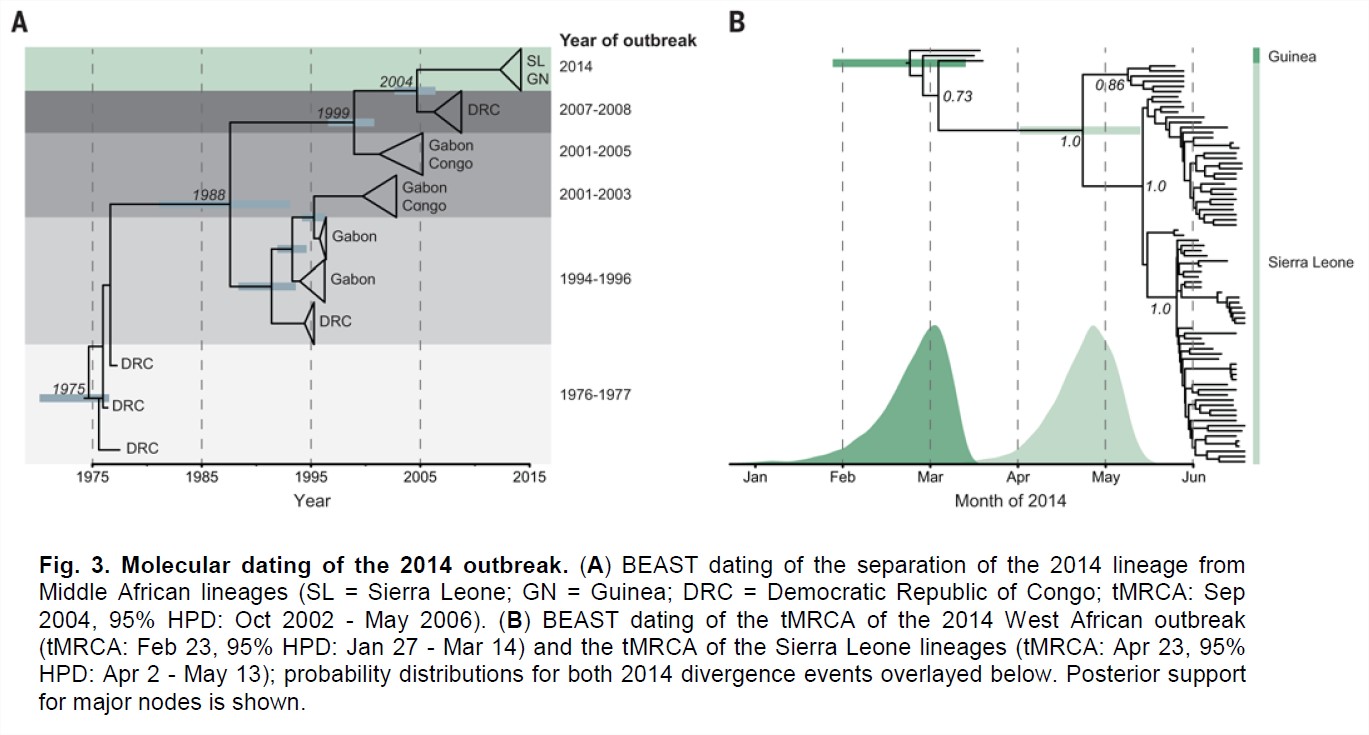
Suite à ces travaux, contrairement aux épidémies antérieures de virus Ebola, il semble que la flambée épidémique actuelle tire sa source d’une seule transmission de l’animal à l’homme, et non de multiples rencontres indépendantes entre le réservoir du virus et plusieurs individus. Autrement dit, l’épidémie 2014 de virus Ebola qui sévit en Afrique de l’Ouest pourrait avoir pour origine une unique introduction du virus chez un être humain, qui a ensuite infecté d’autres personnes, devenues à leur tour contaminantes.
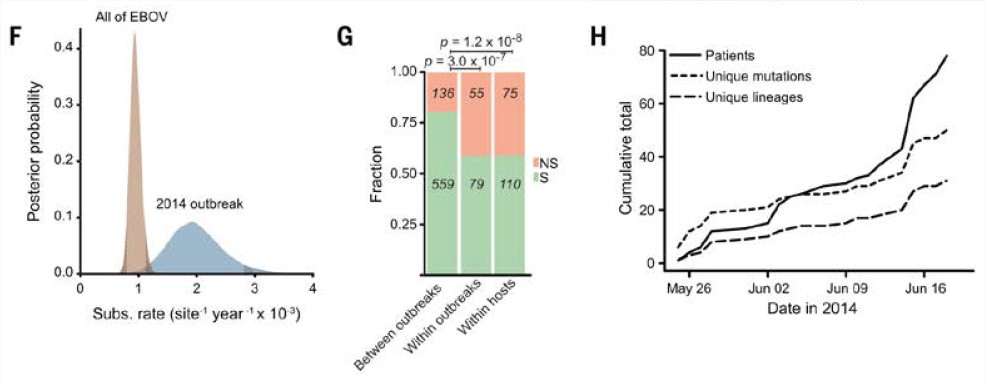
Plus intéressant encore, elle a analysé les mutations du virus ; au total, les chercheurs ont inventorié pas moins de 395 mutations dans le génome des virus Ebola séquencés en Sierra Leone. Parmi elles, 50 pourraient aboutir à remplacer un acide aminé par un autre dans la protéine virale codée par le gène muté.
Les auteurs de l’étude ont également calculé que le taux de mutations que subissent les virus actuellement en circulation est près de deux fois plus élevé que celui ayant eu cours entre les épidémies précédentes.
« Par les mutations, le virus tente de s’adapter à son hôte, l’humain. Pour le moment, Ebola ne se transmet pas par voie aérienne, mais peut-être y parviendra-t-il ? S’il mute deux fois plus vite, il y a plus de chances qu’apparaisse un tel changement. Aussi, plus le nombre de personnes infectées augmente, plus il y a de risque que surviennent des mutations qui modifieront la transmission ou la pathogénicité du virus, car les mutations apparaissent lors de la multiplication du virus chez un individu », rappelle M. Frost, professeur au Département de microbiologie et d’infectiologie de l’Université de Sherbrooke.
Les chercheurs ont par ailleurs remarqué que les mutations qui se produisent dans les virus sont plus fréquemment « non synonymes ». « Quand une mutation dans un gène induit un changement qui ne modifie pas la structure de l’acide aminé que synthétise ce gène, on la qualifie de “ synonyme ” [ou silencieuse], explique le chercheur. Par contre, si la mutation transforme l’acide aminé, elle est dite non synonyme ou non silencieuse. Cette mutation est donc plus grave, car elle altère la protéine dans laquelle se trouve cet acide aminé. Le taux élevé de mutations non silencieuses que les chercheurs ont remarqué chez les virus en circulation confirme donc que le pathogène cherche à s’adapter à son hôte », explique M. Frost.
« La situation est devenue très préoccupante depuis que l’épidémie a gagné les capitales des trois pays les plus touchés. L’épidémie croît maintenant de façon exponentielle, le nombre de cas double tous les 34,8 jours », conclut Éric Frost.
La France est hélas aux abonnés absents…
P.S. merci de signaler les coquilles en commentaire svp…
==============================================================